Ultima modifica il 31 mars 2026
Note : le rapport a été volontairement anonymisé par le soussigné en supprimant le nom des médecins
Lugano, 02 avril 2021/sc
LETTRE DE TRANSFERT INTERNE
| Achermann Mirko, Via Contrada San Marco 31a, Agno – 05/04/1967 |
Cher confrère,
Nous vous informons par la présente au sujet du patient susmentionné qui a été hospitalisé dans notre unité de soins intensifs du 31.01.2021 au 25.03.2021.
Diagnostic :
- SDRA sévère sur pneumonie bilatérale à SARS-CoV-2 variant N501Y (premier diagnostic 07.01.2021) :
- Oxygénation par membrane extracorporelle (ECMO) veino-veineuse du 31.01.2021 au 18.02.2021 ; Cycles de décubitus ventral du 20.02.2021 au 22.02.2021 ;
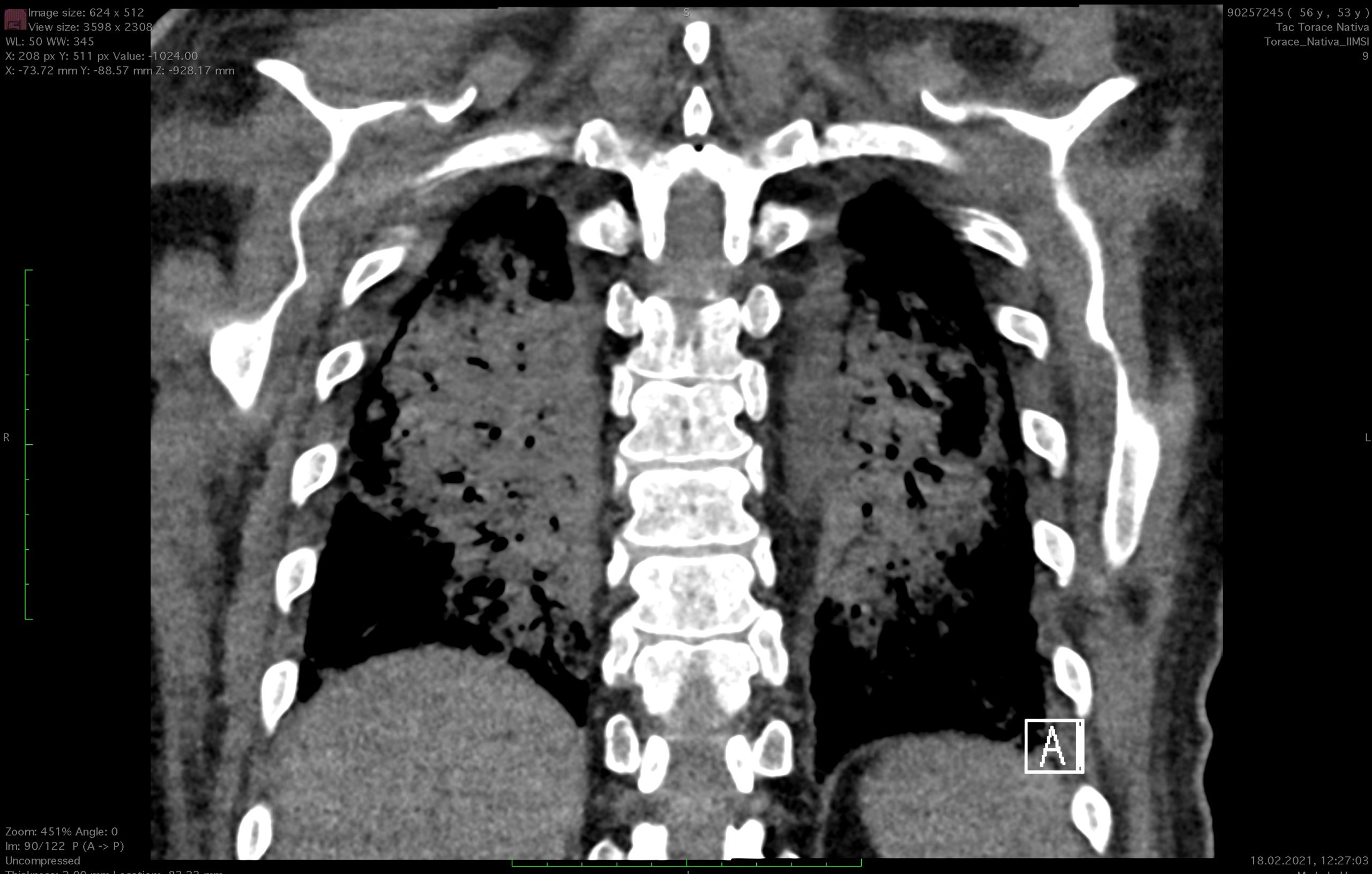
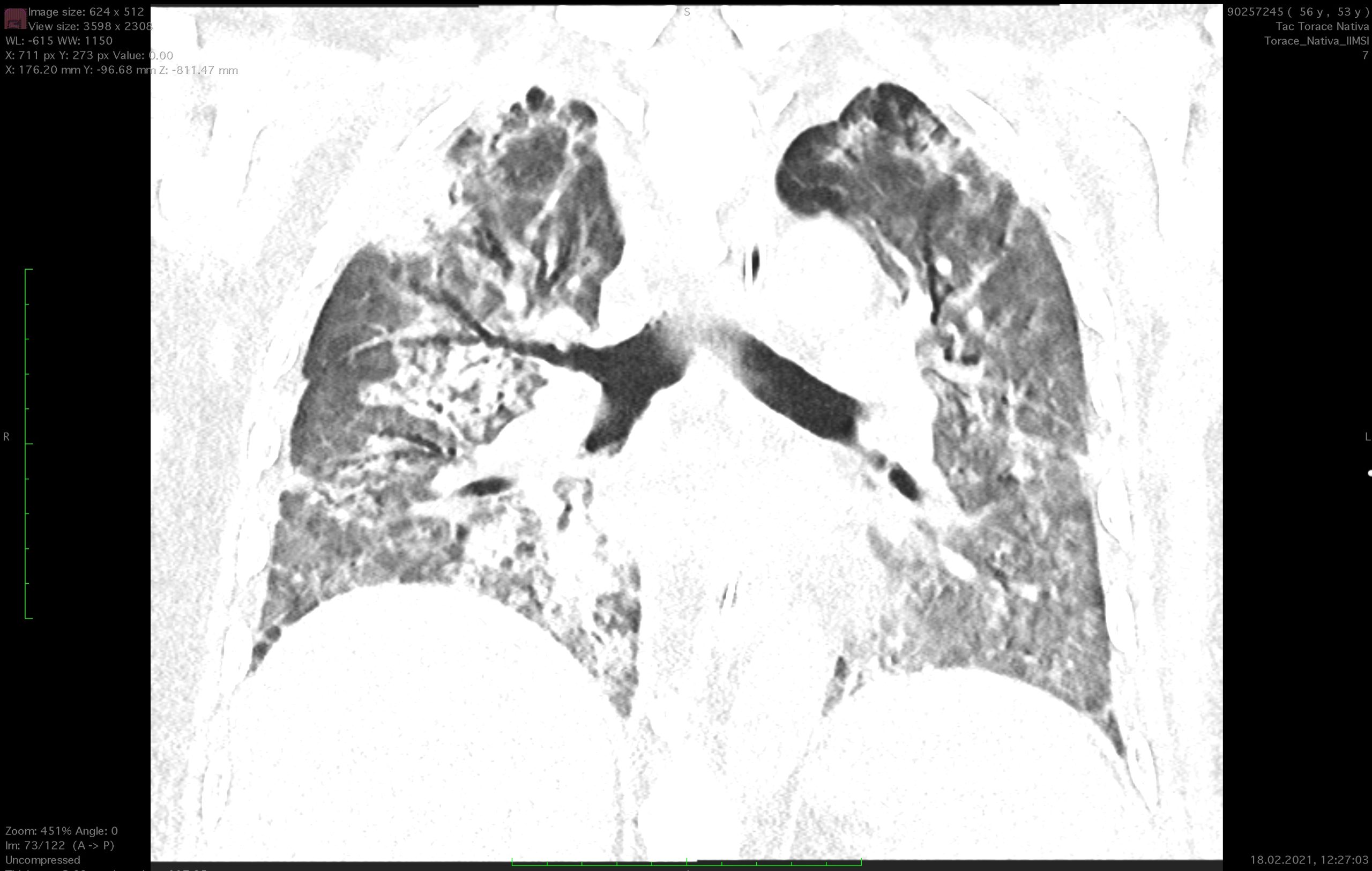
- TDM thoracique (Clinica Moncucco, 23.01.2021) : infiltration diffuse bilatérale en progression par rapport à l’examen du 13.01.2021, pas de signes d’embolies pulmonaires.
- TDM thoracique native (08.02.2021) : apparition de consolidations parenchymateuses avec altérations bronchectasiques dans les lobes inférieurs, avec suspicion de PO (pneumonie organisée sévère). Dans le reste du parenchyme, on observe une moindre intensité des altérations en verre dépoli présentes lors des contrôles précédents du 23.01.2021.
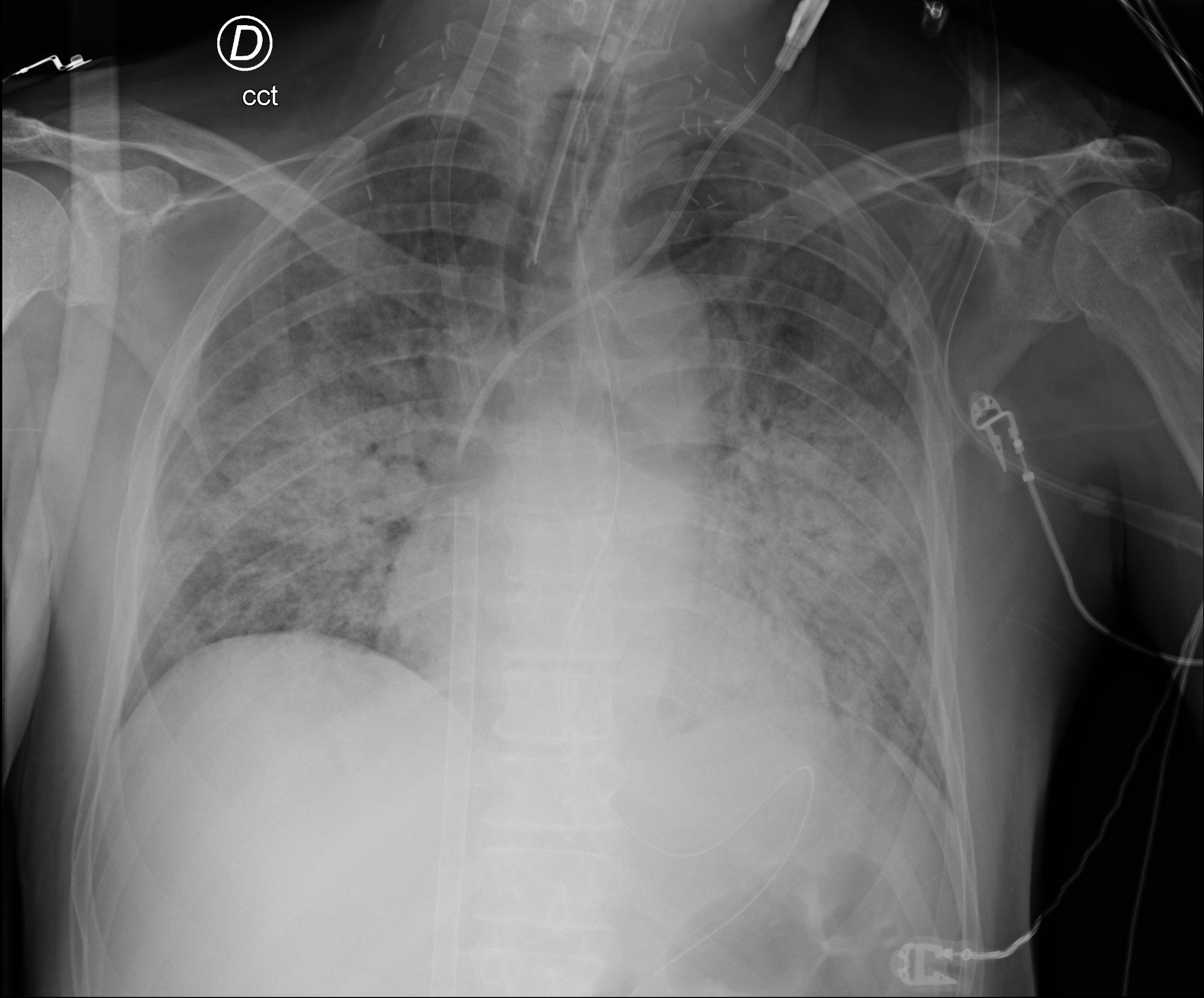
Radiographie effectuée le 01.02.2021 à 00h14:56 lors de mon admission aux soins intensifs du Cardiocentro Ticino - TDM thoracique native (18.02.2021) : au niveau parenchymateux, zones plus importantes en verre dépoli et augmentation des zones de consolidation bilatérales dans les segments postérieurs des lobes supérieurs et inférieurs. Phénomènes d’aspiration par la trachéostomie.
- TDM thoraco-abdominale (01.03.2021) : amélioration du tableau pulmonaire par rapport au contrôle précédent où persistent de petits infiltrats bilatéraux en situation périphérique. Altération diffuse de l’atténuation du parenchyme pulmonaire comme pour une probable maladie des petites voies aériennes.
- TDM thoracique native (15.03.2021) : tableau inchangé par rapport au contrôle précédent du (01.03.2021) avec persistance de petits infiltrats périphériques bilatéralement. Altération diffuse de l’atténuation parenchymateuse comme pour une probable maladie des petites voies aériennes.
- SARS-CoV-2
- PCR frottis nasopharyngé (01.02.2021) : positif IgM sérum négatif/ IgG sérum positif (10.02.2021) Mutation N501Y (01.02.2021) : positive
- PCR sur LBA (09.02, 11.02.2021) : négatif
- PCR selles (14.02.2021) : négatif
- Actemra le 16.01.2021 (Clinica Moncucco)
- Dexaméthasone 6 mg du 22.01 au 31.01.2021 (Clinica Moncucco)
- Solumedrol 80 mg du 31.01.2021 réduit progressivement jusqu’au 23.02.2021 Immunomodulation avec Spironolactone et Azithromycine du 09.02.2021 au 19.02.2021
- Boost de corticothérapie avec Solumedrol 1 g/jour (24-26.02.2021), 500 mg/jour (27.02-01.03.2021)
- Solumedrol 50 mg/jour (à partir du 02.03.2021)
- Échocardiographie transthoracique (10.03.2021) : Dimensions du ventricule gauche dans la norme. Fonction systolique globale conservée (FE 55-60 %). Oreillette gauche de dimensions normales. Valve aortique tricuspide, normofonctionnelle. Insuffisance mitrale minime. Normale pour les dimensions et la cinétique de la cavité ventriculaire droite. V. cave inférieure non dilatée, normocollabante. Normales pour les dimensions le bulbe aortique (38 mm) et l’aorte ascendante proximale (35 mm). Absence d’épanchement péricardique.
- Insuffisance respiratoire globale multifactorielle dans le contexte de SDRA, pneumonie associée au ventilateur et myopathie de réanimation :
- Pose de trachéostomie percutanée le 11.02.2021
- Révision de la trachéostomie le 12.02 et le 13.02.2021 Bronchoscopie le 13.02.2021 et le 16.02.2021
- Support ventilatoire invasif du 31.01.2021 au 23.03.2021
- Bactériémie à Klebsiella pneumoniae sur pneumonie associée au ventilateur (PAVM) :
- Antibiothérapie : Pipéracilline-Tazobactam du 23.01 au 31.01 (Clinica Moncucco) ; Méropénem du 01.02 au 10.02.2021, Ceftriaxone du 10.02 au 14.02. 2021.
- Pneumonie associée au ventilateur (PAVM) à Enterococcus faecalis (lavage broncho-alvéolaire (11.02.2021) :
- Céfépime du 15.02 au 20.02.2021.
- Bactériémie à Enterococcus faecium de point de départ indéterminé :
- Vancomycine du 15.02 au 22.02.2021 ; Linézolide du 23.02 au 04.03.2021.
- État fébrile d’origine indéterminée (FUO) DD Pneumonie organisée sévère, d’origine médicamenteuse (antihistaminique, neuroleptiques), réactivation de LMC peu probable, rebond sur réduction de la corticothérapie
- Immunosuppression acquise sur corticothérapie à haute dose :
- Traitement par Méropénem prophylactique du 20.02 au 02.03, traitement par Cotrimoxazole 3 fois par semaine à partir du 01.03.2021.
- Coagulopathie d’origine multifactorielle avec anémie et thrombopénie :
- Composante hémolytique mécanique sur ECMO ou coagulopathie de consommation sur saignements, début de CIVD
- Nadir des plaquettes à 70 G/l le 13.02.2020
- Administration de 20 poches de concentrés érythrocytaires, 3 poches de plaquettes, 4 poches de plasma frais congelé
- TDM cérébrale (18.02.2021) : on n’observe pas de lésions hémorragiques ou d’altérations densitométriques Saignement de la trachéotomie nécessitant une révision chirurgicale (12.02 et 13.02.2021)
- Myopathie sévère de réanimation avec composante neuropathique initiale :
- Favorisée par la corticothérapie à haute dose
- Électroneuromyographie (11.03.2021) : dégénérescence axonale du nerf péronier bilatéralement sans autres preuves de neuropathies
- Malnutrition protéino-énergétique sévère concomitante (NRS 7).
- Délirium hypercinétique de réanimation
- Myoclonie généralisée avec saccades/flutter oculaire ou opsoclonie-myoclonie :
- Suspicion de myoclonie post-COVID
- Examen objectif neurologique (Dr Galati, 23.03.2021) : éveillé, collaborant, élocution hypotonique. Motilité oculaire avec saccades intrusives. Myoclonie diffuse principalement d’action mixte positive et négative au visage, tronc et membres (prédominance au membre supérieur gauche). Pas de déficit de la musculature faciale. Flexion de la tête conservée. Soulève bilatéralement les épaules MS-, Abduction des épaules M4- bilatéralement avec hyposthénie plus importante à droite. Diffusément M3 au membre de droite ; Au membre de gauche diffusément M4-, Aux membres inférieurs flexion des cuisses et extension des jambes bilatéralement M4 ; Plégie de la flexion dorsale du pied gauche ; M4 la flexion plantaire des pieds bilatéralement. Épreuve index-nez à gauche possible avec tremblement télécinétique. Non évaluable à droite et non évaluable le talon-genou en raison de la parésie. ROT : évocable le tricipital droit ; éteints les autres réflexes. RPC : fléchit bilatéralement
- IRM cérébrale avec produit de contraste (24.03.2021) : résultats dans les limites de la norme Amélioration clinique avec traitement par Keppra.
- Dysphagie mixte sévère favorisée par la myopathie de réanimation :
- Consultation logopédique (15.03.2021) : dysphagie complète pour les solides et les liquides, quintes de toux avec perte de sécrétions paratrachéales
- Consultation logopédique (16.03.2021) : déglutition encore inefficace, présence de quintes de toux avec écoulement de sécrétions paratrachéales
- Consultation logopédique (18.03.2021) : amélioration de la déglutition, quintes de toux occasionnelles lors de l’administration d’eau
- Consultation logopédique (22.03.2021) : lors des épreuves de déglutition avec solides et liquides, absence de dysphagie. On instaure un régime mixé pour dysphagie avec liquides non épaissis et médicaments broyés.
- Leucémie myéloïde chronique en phase chronique :
- Diagnostic 28.09.2020
- Frottis sanguin périphérique (23.09) : Neutrophilie marquée, observés de nombreux précurseurs myéloïdes jusqu’à de rares blastes circulants. Basophilie et éosinophilie
- Aspiration médullaire (28.09.2020) : Moelle de cellularité augmentée, caractérisée par une hyperplasie de la série myéloïde, associée à une éosinophilie et une basophilie, sans excès de blastes (2,8 % de la cellularité totale) Immunophénotype : Les éléments CD34+ représentent 0,6 % du total
- Biopsie ostéomédullaire (28.09.2020) : résultat histologique cohérent avec une néoplasie myéloproliférative de type leucémie myéloïde chronique ; quota de blastes CD34+ inférieur à 5 % de la cellularité
- Cytogénétique : 46, XY, t(9;22)(q34;q11.2)[23]
- Biologie moléculaire : Transcrit de fusion BCR/ABL1 b3a2 (p210) présent
- Échographie abdominale : Foie à échostructure homogène, normal pour les dimensions, limites et marges. Rate de dimensions augmentées (15,5 cm) Score de risque : Sokal faible (0,7), Hasford faible (728,54), EUTOS faible risque (46).
- Traitement hématologique en cours : Imatinib 400 mg 1×/jour à partir du 03.10.2020. Suspendu du 31.01.2021 au 12.03.2021 sur indication hématologique. Repris le 12.03.2021
- Frottis sanguin périphérique (03.03.2021) : anémie avec réticulocytose, observés des dacryocytes isolés, neutrophilie avec rares précurseurs myéloïdes jusqu’à un blaste isolé
- Frottis sanguin périphérique (15.03.2021) : leucocytose neutrophile, neutrophiles avec signes toxiques, observés des précurseurs myéloïdes jusqu’à un blaste circulant isolé. Résultat pouvant s’inscrire dans la LMC connue et un état réactionnel.
Diagnostics secondaires :
- Asthme allergique
- Syndrome du défilé thoracique bilatéral :
- Symptomatologie neurologique traitée par résection de la première côte droite par voie sus-claviculaire avec neurolyse du plexus brachial (18.01.2018)
- Symptomatologie neurologique traitée par résection de la première côte droite par voie sus-claviculaire avec neurolyse du plexus brachial (18.01.2018)
- Syndrome lomboradiculaire L5 gauche :
- Séquelles d’infiltration périradiculaire L5 gauche (10.02.2020)
- Séquelles de stabilisation L5-S1 (Dr. med. Liverani, 2000)
- Séquelles de stabilisation L4-L5 pour radiculopathie L5-S1 gauche, retrait du matériel d’ostéosynthèse L5-S1, sauf vis en S1 à gauche (2009)
- Sigmoïdectomie pour diverticulite (2005)
Complications :
Saignement de la trachéostomie percutanée avec révision chirurgicale le 12.02. et le 13.02.2021.
Facteurs de risque cardiovasculaires :
aucun.
Anamnèse :
Patient de 53 ans connu pour les diagnostics en marge.
Suivi par le service d’Onco-hématologie pour une leucémie myéloïde chronique de diagnostic récent.
Le 07.01.2021, le diagnostic d’infection par le SARS-CoV-2 est posé par frottis nasal, initialement en l’absence de symptômes.
Dans les jours suivants, apparition d’une dyspnée progressive nécessitant l’hospitalisation à partir du 12.01.2021 à la Clinica Moncucco de Lugano.
Le patient reste hospitalisé en soins intensifs du 12.01.2021 au 19.01.2021 et bénéficie de cycles de ventilation non invasive (VNI) et d’une monodose de Tocilizumab le 16.01.2021.
Transféré initialement en médecine interne, il retourne en soins intensifs pour une insuffisance respiratoire nécessitant une intubation orotrachéale du 22.01. au 29.01. 2021.
On introduit, concomitamment à l’aggravation, le traitement par Dexaméthasone à partir du 22.01.2021 pour 10 jours au total et, en cas de suspicion de surinfection pulmonaire, le traitement par Pipéracilline-tazobactam jusqu’au 28.01.2021.
Il bénéficie de cycles de décubitus ventral et d’une ventilation protectrice.
Vu l’évolution apparemment favorable, le patient est extubé le 29.01.2021.
Le 31.01., les confrères assistent à une nouvelle aggravation des échanges respiratoires avec nécessité d’une nouvelle intubation orotrachéale.
Vu l’insuffisance respiratoire globale progressive malgré la ventilation invasive, avec acidose respiratoire et pressions de ventilation élevées non répondant aux manœuvres de décubitus ventral, le patient est transféré dans notre institut le même jour, pour mise en place d’une ECMO veino-veineuse.
Procédures :
- Oxygénation par membrane extracorporelle (ECMO) veino-veineuse (fémoro-jugulaire droite) du 31.01. au 18.02.2021 ;
- Ventilation mécanique du 31.01. au 23.03.2021 ;
- Trachéostomie percutanée le 11.02.2021, Prof. Dr. med. Tiziano Cassina : voir compte rendu ;
- Révision chirurgicale de la trachéostomie (12.02. et 13.02.2021) ;
- Bronchoscopie (13.02, 16.02.2021, Pneumologue OCL) : voir compte rendu ;
- TDM thoracique (08.02, 18.02, 15.03.2021) : voir compte rendu ;
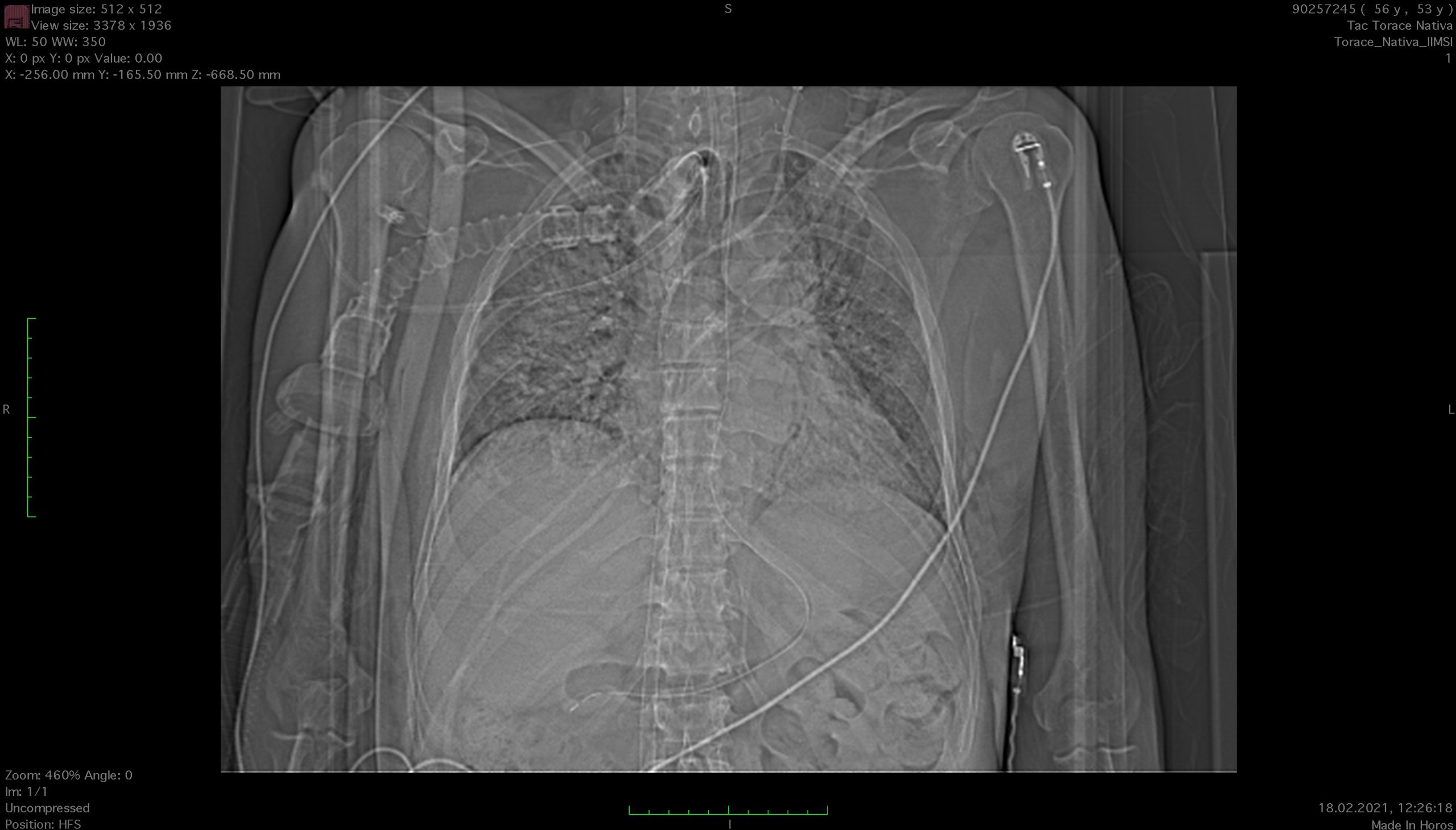
- TDM cérébrale (18.02.2021) : voir compte rendu ;
- Échocardiographie transthoracique (10.03.2021) : voir compte rendu ;
- TDM thoraco-abdominale (01.03.2021) : voir compte rendu ;
- Électroneuromyographie (11.03.2021) : voir compte rendu ;
- Antibiothérapie :
- Méropénem (01.02.2021-10.02.2021)
- Ceftriaxone (10.02.2021-14.02.2021)
- Céfépime (15.02.2021-20.02.2021)
- Vancomycine (15.02.2021-22.02.2021)
- Linézolide (23.02.2021-04.03.2021)
- Méropénem (20.02.2021-02.03.2021)
- Cotrimoxazole prophylactique à partir du 01.03.2021 (3 fois par semaine) ;
- Hémocultures (01.02, 12.02, 14.02, 19.02, 22.02, 27.02, 01.03, 05.03, 07.03.2021) ;
- Urocultures (01.02, 12.02, 01.03, 05.03.2021) ;
- Lavage broncho-alvéolaire (11.02, 22.02) ;
- Aspiration bronchique (01.02, 04.02, 21.02, 28.02, 05.03, 08.03.2021) ;
- Antigène Legionella et pneumocoque urinaires (01.02.2021) ;
- PCR Legionella sur LBA (11.02, 22.02.2021) ;
- Aspergillus-Galactomannane sérum (20.02, 05.03.2021) ;
- Aspergillus-Galactomannane aspiration bronchique (01.02, 11.02, 22.02, 05.03.2021) ;
- Strongyloides sérum (20.02.2021) ;
- PCR cytomégalovirus (04.02, 11.02, 22.02, 02.03.2021) ;
- Dosage Bêta-glucane (01.02, 20.02.2021) ;
- Aspiration bronchique (22.03.2021) ;
- Recherche d’infection SARS-CoV-2 :
- Frottis nasopharyngé (01.02.2021)
- PCR sur LBA (09.02, 11.02.2021)
- PCR selles (14.02.2021)
- Sérologie (10.02.2021)
- Transfusion de 18 concentrés érythrocytaires, 3 concentrés plaquettaires, 4 plasmas frais congelés ;
- Consultation logopédique (15.03, 16.03, 18.03, 22.03.2021) ;
- Imagerie par résonance magnétique cérébrale (24.03.2021) : voir compte rendu.
Évolution et discussion
Ad. 1-2 :
À l’arrivée, patient intubé, échanges respiratoires inadéquats en acidose respiratoire et hypoxémie sévère.
Les tentatives d’instaurer une ventilation protectrice s’avèrent inefficaces avec des pressions de plateau (Pplat) qui se maintiennent au-delà de 30 mmHg sans aucun bénéfice sur l’oxygénation.
Après discussion collégiale, on décide de la mise en place rapide d’une oxygénation par membrane extracorporelle (ECMO) veino-veineuse fémoro-jugulaire droite le 31.01.2021.
La procédure chirurgicale se déroule sans particularité.
Du côté infectieux (voir Ad 3,4,5,6,7), considérant la possibilité d’une surinfection bactérienne pulmonaire comme cause de la nouvelle aggravation respiratoire, nous élargissons le spectre antibiotique en instaurant le Méropénem.
Dans le contexte d’un « SDRA non résolutif », nous commençons également le traitement par Méthylprednisolone IV 80 mg/jour.
Les échanges respiratoires sont entièrement assurés par l’ECMO les premiers jours.
Les premières évaluations de la compliance pulmonaire effectuées sur le patient sédaté montrent des valeurs inférieures à 20 ml/cmH2O.
Après plusieurs tentatives, nous instaurons une ventilation Duo-PAP qui permet de maintenir d’excellentes Pplat (autour de 20 cmH2O, en réduction progressive au cours de l’évolution) garantissant la possibilité de laisser le trigger respiratoire du patient, en réduisant progressivement la sédation.
Avec les stratégies instaurées, le patient montre un bénéfice minime sur la mécanique respiratoire avec amélioration de la compliance pulmonaire autour de 27 ml/cmH2O, mais les échanges gazeux restent toutefois complètement dépendants de l’ECMO. Le 08.02, nous effectuons une TDM thoracique afin d’exclure des complications pulmonaires non traitées : L’examen montre l’apparition de consolidations parenchymateuses avec altérations bronchectasiques dans les lobes inférieurs, avec suspicion de pneumonie organisée sévère.
Les altérations en verre dépoli typiques de l’infection par le SARS-CoV-2 sont en régression.
À la lumière des comptes rendus radiologiques, nous décidons d’instaurer le traitement d’immunomodulation avec Azithromycine et Spironolactone du 09.02 au 19.02 en complément de la corticothérapie.
Vu la longue durée d’intubation, l’absence de perspectives à court terme d’extubation et afin de réduire l’espace mort et de pouvoir progressivement suspendre la sédation du patient, nous posons une trachéotomie percutanée le 11.02.2021.
Bien que la procédure se soit déroulée sans difficultés techniques, nous assistons à l’apparition après quelques heures d’un saignement local tant externe qu’interne (aspiration de matériel hématique abondant de la trachée).
Nous procédons à deux révisions chirurgicales le 12.02 puis le 13.02 sans identifier de source claire de saignement actif.
Au cours de l’évolution, le saignement est encore présent et diffus, probablement favorisé par l’apparition d’une coagulopathie concomitante liée à l’ECMO (voir Ad.7). Nous soumettons le patient à de multiples toilettes bronchiques pour aspirer les caillots des voies aériennes provenant du saignement trachéal.
Le 16.02, une bronchoscopie approfondie réalisée par les confrères pneumologues de l’Ospedale Civico de Lugano s’avère nécessaire, en raison d’une obstruction presque complète des voies aériennes inférieures.
Nous assistons ensuite à une amélioration lente et progressive de la compliance pulmonaire avec augmentation des volumes de ventilation et amélioration des échanges respiratoires qui permettent de sevrer progressivement le support ECMO.
Le 18.02, nous soumettons le patient à une nouvelle TDM thoracique qui montre un tableau pulmonaire sensiblement superposable au précédent.
Malgré l’évolution radiologique lente, tant l’oxygénation que la ventilation sont adéquates et entièrement assurées par le patient avec un support ECMO minimal.
Cela nous permet de retirer définitivement l’ECMO V-V le 18.02 sans complications péri-procédurales.
Avec la suspension ultérieure de l’ECMO, nous assistons enfin à la résolution complète de la coagulopathie et le saignement trachéal s’autolimite rapidement et définitivement sans nouveaux épisodes obstructifs.
Nous maintenons le patient dans les heures qui suivent en ventilation à pression contrôlée intercalée par intervalles en pression de support.
Les volumes de ventilation sont adéquats et les échanges respiratoires satisfaisants.
À 48 h du retrait de l’ECMO, bien que l’oxygénation se maintienne à des niveaux optimaux, nous assistons à un désajustement du patient vis-à-vis de la ventilation mécanique avec une hypercapnie progressive et sévère, entraînant une acidose respiratoire non réactive aux modifications du réglage ventilatoire. Nous décidons donc d’effectuer des cycles de pronation du 20.02 au 23.02.2021 avec un bénéfice tant sur le wash-out du dioxyde de carbone que sur la mécanique respiratoire, grâce également à une meilleure clairance des sécrétions avec un bénéfice clinique supplémentaire.
Suspectant une Severe Organizing Pneumonia insuffisamment améliorée par les thérapies précédentes, après consultation pneumologique, nous décidons d’entreprendre une corticothérapie à haute dose : nous administrons un boost de 1 g/jour de Méthylprednisolone du 24.02 au 26.02.2021 (3 doses au total), suivi de 500 mg/jour à partir du 27.02.2021 jusqu’au 01.03.2021.
Le schéma suivant à partir du 02.03 est de 0,75 mg/kg/jour pendant 30 jours (50 mg/jour jusqu’au 01.04.21), suivi d’une réduction supplémentaire à 0,50 mg/kg/jour pendant 30 autres jours.
Un nouveau scanner thoracique après le boost de Méthylprednisolone effectué le 01.03.2021 montre une nette amélioration du tableau pulmonaire avec des signes de suspicion de maladie des petites voies aériennes.
Bien que les premières mobilisations au fauteuil aient été extrêmement difficiles avec une fatigue respiratoire et une dépendance complète au ventilateur, au fil des jours, le patient est devenu de plus en plus autonome et résistant aux efforts physiques.
Le dernier scanner thoracique de contrôle du 15.03 montre un tableau pulmonaire substantiellement stationnaire.
Grâce aux thérapies entreprises, nous assistons à une amélioration quotidienne de la mécanique et des échanges respiratoires.
Nous parvenons progressivement à réduire le support respiratoire jusqu’à maintenir le patient en respiration spontanée.
Le patient bénéficie encore de cycles de CPAP alternés avec une ventilation à haut débit.
Les tentatives de phonation avec une canule dédiée sont bien tolérées et nous pouvons retirer définitivement la trachéotomie percutanée le 23.03.2021.
Au moment du transfert, le patient n’est plus dépendant de l’oxygénothérapie diurne et/ou nocturne au repos.
Conformément aux accords avec la Dre …, pneumologue de référence pendant l’hospitalisation, le patient sera suivi à la Clinique Hildebrand et devra poursuivre un suivi pneumologique.
Ad. 3-4-5-6-7 :
À l’admission, le frottis nasal est répété et confirme l’infection par le SARS-CoV-2, variante N501Y.
Après discussion avec les collègues de l’infectiologie, le patient n’est pas éligible à d’autres thérapies spécialisées.
Suspectant une surinfection bactérienne pulmonaire comme cause de la nouvelle et rapide aggravation du patient, nous instaurons un traitement par Méropénème à partir du 31.01. L’aspiration bronchique et les hémocultures effectuées à l’admission montreront la croissance d’une Klebsiella pneumoniae, sensible au traitement en cours, mais résistante à l’antibiothérapie récente par Pipéracilline-tazobactam administrée précédemment.
L’uroculture, les antigènes urinaires pour la Légionelle et le Pneumocoque, la recherche de l’Aspergillus-galactomannane sur l’aspiration bronchique et le Bêta-glucane effectués également le 31.01 s’avéreront négatifs.
Nous effectuons encore une aspiration bronchique et la recherche du CMV sur sérum le 04.02 qui s’avéreront négatives.
L’évolution inflammatoire est lentement favorable avec une baisse des paramètres de phlogose : nous poursuivons le traitement par Méropénème jusqu’au 10.02 et, selon l’antibiogramme, nous concluons le cycle antibiotique par Ceftriaxone du 10.02 au 14.02.2021.
À partir du 11.02, on note l’apparition de fièvre et une nouvelle hausse des paramètres inflammatoires : suspectant un foyer non guéri, nous répétons les hémocultures (12.02 et 14.02.2021) et les urocultures (12.02.2021) et nous effectuons un lavage bronchiolo-alvéolaire avec, outre la bactériologie générale, la recherche spécifique de légionelle et d’Aspergillus-galactomannane (11.02.2021).
Nous répétons la sérologie pour le CMV afin d’exclure une éventuelle réactivation, qui s’avérera négative.
L’antibiothérapie est élargie en remplaçant la Ceftriaxone par la Céfépime à partir du 15.02.
Les examens de culture montreront la croissance d’un Enterococcus faecalis sur le LBA (11.02.2021), sensible au traitement en cours, et d’un Enterococcus faecium dans les hémocultures (12.02.2021) nécessitant l’introduction de la Vancomycine selon l’antibiogramme.
Le reste des cultures effectuées entre le 11.02 et le 14.02.2021 seront négatives.
La pneumonie acquise sous ventilation à Enterococcus faecalis est traitée par Céfépime jusqu’au 20.02.2021.
En ce qui concerne la bactériémie à Enterococcus faecium, nous considérons le poumon comme foyer de départ possible, également à la lumière des images scanner du 18.02 qui mettent en évidence des zones de condensation pulmonaire bilatérale.
Le traitement par Vancomycine est suspendu le 22.02 au profit du Linézolide, antibiotique offrant une meilleure pénétration dans le tissu pulmonaire.
Nous poursuivons le traitement instauré jusqu’au 04.03.2021.
Malgré les thérapies ciblées, le patient reste toujours fébricitant avec un syndrome inflammatoire stable.
Après l’apparition de pics fébriles nets à partir du 19.02.2021, compte tenu de l’extrême fragilité immunitaire du patient, nous répétons à nouveau un large panel d’examens de culture : hémocultures sériées (19.02, 22.02, 27.02.2021), aspiration bronchique (21.02.2021) et LBA (22.02, 28.02.2021) avec recherche de Légionelle et d’Aspergillus-galactomannane, sérologies pour CMV et Strongyloides et dosage du Bêta-glucane.
Nous laissons une prophylaxie antibiotique par Méropénème à partir du 20.02.2021.
Tous les examens effectués seront négatifs.
Au cours de l’évolution, on note une lente baisse des paramètres de phlogose, sans jamais de normalisation nette.
Le traitement par Méropénème est interrompu le 02.03.2021.
Considérant la corticothérapie à haute dose en cours depuis presque deux mois et déterminant un état effectif d’immunosuppression, après consultation infectiologique, nous décidons de laisser une prophylaxie par Co-trimoxazole trois fois par semaine à partir du 01.03.2021.
Après quelques jours sans pics fébriles, à partir du 01.03.2021, le patient redevient fébricitant.
Les paramètres de phlogose, n’ayant jamais chuté complètement, sont stationnaires.
Par précaution, nous répétons à nouveau les examens de culture : hémocultures sériées (01.03, 05.03, 07.03.2021), urocultures (01.03, 05.03.2021), aspiration bronchique (05.03, 08.03.2021), recherche sur sérum et sur aspiration bronchique de l’Aspergillus-galactomannane (05.03.2021) et recherche CMV.
Compte tenu des échanges respiratoires toujours adéquats et de l’absence de modifications hémodynamiques qui pourraient nous faire penser à un état septique imminent, nous décidons de ne pas commencer de nouvelle antibiothérapie.
Tous les examens de culture effectués s’avéreront négatifs.
Comme cause de l’état fébrile et phlogistique, en l’absence d’une cause infectieuse claire, une SOP est possible, une origine pharmacologique liée au traitement antihistaminique et neuroleptique en cours (voir Ad. 9-10), un rebond inflammatoire lors de la réduction de la corticothérapie ou une réactivation de la LMC connue (voir 13). Au fil des jours, et avec la réduction concomitante de la sédation, on note la disparition spontanée et graduelle de la fièvre avec une normalisation lente et complète des indices de phlogose.
Nous signalons la possibilité de lever l’isolement du patient à partir du 15.02.2021, compte tenu de la PCR pour SARS-CoV-2 négative sur le frottis nasal du 09.02.2021, sur le LBA du 11.02 et sur les selles du 10.02.2021, ainsi que la présence d’une couverture vaccinale adéquate (IgG négatives et IgM positives le 10.02.2021).
La dernière aspiration bronchique du 22.03 effectuée chez un patient apyrétique sans indices de phlogose ne montrera pas de croissance bactérienne.
Ad. 8 :
Dès le début de l’ECMO, il y a immédiatement une composante hémolytique mécanique caractérisée par une anémie et une thrombopénie nécessitant un support transfusionnel ciblé. L’anticoagulation est maintenue par Liquémine avec un TCA autour de 50 s.
Au fil des jours, nous assistons à l’apparition d’une coagulopatie avec des saignements diffus au niveau de la trachéotomie, des muqueuses buccale et nasale, l’apparition d’hématomes spontanés, de pétéchies sur les mains et d’urines de couleur porto.
Considérant un D-dimère extrêmement élevé (valeur maximale le 12.02.2021 avec 46,32 mg/l), bien qu’en l’absence d’une consommation claire du fibrinogène, nous ne pouvons exclure une coagulation intravasculaire disséminée.
En diagnostic différentiel, une coagulopathie de consommation sur les saignements persistants ou une coagulopathie induite par l’ECMO sont possibles.
Le frottis de sang périphérique exclut une microangiopathie thrombotique.
Bien qu’il n’y ait pas de déficits focaux clairs, parallèlement au scanner thoracique du 18.02.2021, nous effectuons un scanner cérébral qui exclut des saignements intracrâniens.
Avec la suspension du support ECMO, l’arrêt des saignements survient spontanément en quelques heures.
Au cours de l’évolution, nous n’assistons pas à des récidives hémorragiques et nous poursuivons l’anticoagulation par Liquémine en zone thérapeutique.
Compte tenu de la baisse nette ultérieure des D-dimères et du syndrome inflammatoire, nous poursuivons avec une simple prophylaxie à partir du 17.03.2021.
L’hémoglobine et les plaquettes resteront stables avec une valeur à la sortie respectivement de 92 g/dl et 153 G/l.
Ad. 9-10-11 :
À l’admission en Soins Intensifs, une sédation multimodale s’avère nécessaire pour garantir une adaptation adéquate au respirateur.
Les évaluations neurologiques quotidiennes permettent d’exclure l’apparition de déficits focaux et de garantir un bon confort du patient.
Une fois la phase aiguë passée et le support ECMO retiré, nous réduisons progressivement la sédation.
Un delirium hypercinétique avec agitation, anxiété, désajustements respiratoires et insomnie sévère nocturne et diurne devient immédiatement évident.
Nous titrons progressivement le traitement neuroleptique et sédatif multimodal (benzodiazépines, neuroleptiques, antihistaminique) ; pendant les premiers jours, le patient bénéficie d’une sédation d’abord par Propofol puis par Dexdor nocturne.
Avec les stratégies entreprises, on note une amélioration clinique lente et progressive : le patient reprend des cycles jour-nuit réguliers, il est bien coopérant et proactif. Le traitement instauré est progressivement réduit et adapté aux besoins du patient.
Une myopathie sévère de Soins Intensifs survient rapidement en raison de l’alitement forcé pour l’ECMO, des nombreuses complications infectieuses et de la corticothérapie catabolique à haute dose.
À la suspension de l’ECMO, le patient apparaît cachectique avec une atrophie musculaire sévère conditionnant un état de tétraplégie.
Grâce à la physiothérapie rapidement entreprise, le tonus musculaire est en partie récupéré : une mobilisation autonome de la musculature proximale et un contrôle correct du tronc sont possibles, la motricité périphérique et fine n’ont pas encore été récupérées.
Le passage au fauteuil avec aide est possible.
La musculature respiratoire reprend également progressivement de la force, si bien qu’il est possible de retirer la trachéotomie en date du 24.03.2021.
Nous poursuivons la physiothérapie respiratoire avec bénéfice.
Une électroneuromyographie effectuée le 11.03.2021 à des fins pronostiques met uniquement en évidence une composante neuropathique périphérique-distale initiale au niveau des nerfs péroniers bilatéralement, le reste du tableau reste compatible avec une myopathie secondaire à l’état critique et à la corticothérapie prolongée.
Avec la reprise d’une mobilisation autonome, un myoclonie/opisthotonos diffus devient évident, surtout au niveau des muscles faciaux, de la langue et des membres supérieurs.
Après consultation neurologique, nous instaurons le traitement par Keppra et effectuons une IRM cérébrale qui exclut une forme post-anoxique ou ischémique.
Une forme post-infectieuse est possible ; compte tenu de l’état d’immunosuppression actuel et de l’amélioration avec le traitement commencé, nous préférons nous abstenir de pratiquer une ponction lombaire pour exclure les formes paranéoplasiques ou auto-immunes.
Les tremblements s’améliorent progressivement avec le traitement instauré, une composante intentionnelle persiste.
Nous laissons aux collègues de la clinique Hildebrand le soin d’évaluer l’optimisation du traitement et d’éventuels examens complémentaires.
Ad. 12 :
Le patient bénéficie dès l’admission d’une nutrition entérale à cible calorique via une sonde naso-gastrique (SNG).
Une hypophosphatémie présente lors des premiers jours de réalimentation a été rapidement corrigée.
L’abdomen a toujours été calme avec un transit ouvert à des selles formées.
Compte tenu de l’évidente dénutrition multifactorielle et de la myopathie sévère de Soins Intensifs, conscients du risque élevé de dysphagie, nous soumettons le patient le 15.03.2021 à une consultation logopédique qui confirme la suspicion clinique.
Grâce à la poursuite de la physiothérapie et à l’exécution d’exercices logopédiques ciblés, la dysphagie s’améliore progressivement et nous pouvons reprendre une alimentation mixée. Après le retrait de la trachéotomie, une bonne déglutition persiste sans signes de dysphagie, ce qui permet le retrait de la SNG et la reprise d’une alimentation normale.
Ad. 13 :
Le patient est connu pour une Leucémie Myéloïde Chronique sous traitement par Imatinib.
À l’admission, considérant le risque de toxicité pulmonaire du traitement, en accord avec l’hématologue traitant, nous décidons de suspendre l’agent chimiothérapeutique.
La reprise d’un syndrome inflammatoire et de pics fébriles à partir du 01.03.2021 en l’absence d’un foyer infectieux clair soulève la suspicion clinique d’une réactivation de la maladie.
Sur avis hématologique, nous effectuons un frottis de sang périphérique qui exclut la présence de blastes circulants.
Considérant la bonne stabilité clinique et l’évolution progressivement favorable, nous décidons de reprendre le traitement par Imatinib à partir du 12.03.2021 en accord avec l’hématologue traitant.
En date du 25.03.2021, nous transférons M. Achermann en service en prévision de son transfert à la Clinique Hildebrand.
À faire :
- Prévoir le transfert à la Clinique Hildebrand dans une semaine selon les disponibilités ;
- Poursuivre à partir du 01.04.2021 avec Prednisone 30 mg/jour, tapering ultérieur à discuter avec la pneumologue traitante Dre … ;
- Poursuivre le Bactrim prophylactique jusqu’à réévaluation pneumologique ;
- Poursuivre le traitement neurologique instauré par Keppra, réévaluer avec les collègues de la clinique Hildebrand les modifications du traitement ou d’éventuels examens complémentaires selon l’évolution des tremblements ;
- Poursuivre la physiothérapie respiratoire et de mobilisation ;
- Conformément à la demande de la Dre …, hématologue traitante, prévoir un dosage sanguin du BCR/ABL1 pour le suivi de la LMC connue.
Traitement à la sortie :
Voir dossier informatisé Whale.
Nous restons à votre disposition et vous adressons nos cordiales salutations.
Prof. Dr méd. …
Dr Mes. …
Dr méd. …