Dernière modification le 1 avril 2026
Le 7 janvier, j’ai commencé à avoir du mal à bouger, je me sentais très fatigué, j’avais de la fièvre et la toux m’épuisait physiquement, c’était obsédant.
Mon épouse avait acheté un saturomètre car elle s’occupait de sa mère qui souffrait de pathologies cardiaques et elle craignait qu’elle ne contracte le Covid et n’ait des problèmes.
J’ai mesuré la saturation et je me suis rendu compte, ou plutôt mon épouse s’est rendu compte qu’elle dépassait difficilement 92 % ; j’espérais un défaut de l’appareil, mais la toux et l’épuisement augmentaient de plus en plus.
Soudainement, dans la soirée, l’ambulance est arrivée à la maison ; elle avait été appelée par mon médecin traitant qui était constamment en contact avec mon épouse.
Il avait demandé mon hospitalisation car il était inquiet en apprenant par mon épouse que la saturation baissait et, en plus de cela, il était préoccupé en raison de la leucémie.
Malgré la fatigue et la toux, je ne voulais pas aller à l’hôpital ; au fond de moi, j’étais convaincu d’avoir encore les forces et la volonté de vaincre la maladie.
J’ai refusé l’hospitalisation et les secouristes, après s’être concertés avec le médecin du service d’ambulance et avec mon médecin traitant, ont accepté de me laisser à domicile.
Dossier de santé Croce Verde Lugano 07.01.2021
Le 12 janvier 2021, quelques jours après la première intervention de l’ambulance, la toux me persécutait et rendait chaque respiration pénible ; j’étais épuisé par cette toux continue.
J’étais arrivé à la limite, je ne savais plus quoi faire ni comment sortir de cette situation.
Je ne me souviens plus de l’heure, mais j’étais à bout de forces ; je me rappelle seulement avoir demandé à Mirna (mon épouse) d’appeler l’ambulance, je n’en pouvais plus.
Dossier de santé Croce Verde Lugano 12.01.2021
Je serais allé à la clinique, même si cette option ne m’enchantait guère car j’aurais voulu être indépendant à la maison pour pouvoir gérer ce qui arrivait à mes parents.
Enfin, dans tous les cas, j’allais dans la même clinique où ils étaient hospitalisés, et de là, j’aurais pu être informé de ce qui leur arrivait et j’aurais pu rester proche d’eux.
Je comprendrais bientôt qu’il s’agissait d’une illusion ; les règles anti-Covid ne permettaient pas de « déambuler » dans la clinique, et encore moins dans les soins intensifs.
De plus, le personnel était surchargé de travail ; les patients Covid étaient exigeants tant sur le plan thérapeutique que sur celui de la sécurité pour éviter la transmission du virus, par conséquent l’information aux proches était l’une des dernières priorités, du moins c’était mon impression.
Bien que j’aie travaillé pendant 13 ans à la Croce Verde de Lugano en tant que secouriste professionnel et chef d’équipe, je ne connaissais pas les secouristes et, pour dire vrai, je ne me souviens pas beaucoup du transport à la clinique.
Je suis arrivé à la clinique le 12 janvier à huit heures du soir ; les quelques lignes suivantes décrivent mon arrivée aux urgences de la clinique.
URGENCES
Concerne : Achermann Mirko
Date de naissance : 05.04.1967
Âge : 56 ans 8 m
Numéro de cas actif : 1267941
Date et heure d’admission : 12.01.2021 20:22:01
Triage :
Date et heure d’exécution : 12.02.2021 20:30:31
Signe/symptôme principal : Douleur thoracique
Description de l’événement : BOX 2 : Covid positif depuis le 06.01, toux, état fébrile traité à la Novalgine et depuis aujourd’hui douleur sternale oppressive constante EWS : 3
Couleur du code : Jaune
Moyen d’arrivée : CVL – Croce Verde Lugano
Provenance : Domicile
Médecin demandeur : Médecin Clinique Urgences
Allergies : non connues
Après l’examen aux urgences, vers vingt et une heures trente, on m’a transféré dans une chambre à 2 lits au service de médecine (Chambre 405 – Lit 2) ; la place à côté de la mienne était occupée par un homme plus jeune que moi, qui avait lui aussi du mal à respirer et recevait de l’oxygène par lunettes nasales.
Les jours suivants, son état commençait à s’améliorer et il parvenait peu à peu à se passer d’oxygène ; il me raconta qu’il était tombé malade du Covid environ 3 semaines avant moi et qu’il était sorti du service de soins intensifs depuis quelques jours.
Je me suis dit : « Heureusement que je ne l’ai pas attrapé aussi fort ».
C’était un homme d’une quarantaine d’années apparemment en forme, mais qui, dans cette situation, dès qu’il esquissait le moindre effort physique, voyait sa respiration devenir haletante. Au fil des jours, j’avais au contraire de plus en plus de toux et mon souffle devenait de plus en plus court, même sans pratiquer aucun effort.
Cependant, les jours suivants, il s’améliorait, le flux d’oxygène qu’on lui administrait diminuait de jour en jour tandis que moi, je m’aggravais peu à peu ; chaque jour qui passait, on augmentait mon flux d’oxygène, bien que sans grands résultats, mon état se détériorait progressivement.
Je me souviens de l’odeur métallique de l’oxygène ; je ne sais pas si c’était dû aux lunettes, aux masques ou à autre chose, mais je me rappelle encore cette sensation de sécheresse et de métal dans la bouche.
Les lunettes ne suffisaient plus, j’ai dû passer au masque simple puis au masque avec réservoir, mais la respiration était toujours plus difficile.
L’air me semblait être devenu dense, presque liquide, et le respirer était une souffrance ; mon thorax était rigide, c’était comme avoir un poids sur la poitrine qui en empêchait l’expansion. En plus du poids, j’avais une douleur au thorax, peut-être à cause de toutes ces quintes de toux, de l’effort à chaque respiration ; les forces commençaient à manquer.
Le 16 janvier, on m’a transféré au service de soins intensifs car ma respiration se dégradait constamment ; je respirais grâce à un masque avec réservoir et 15 litres d’oxygène par minute, mais malgré les volumes importants d’oxygène qui m’étaient administrés, j’avais tout de même l’impression de suffoquer, c’était presque comme si j’étais sur le point de me noyer.
Sur le trajet vers les soins intensifs, j’ai vu mon père dans un box en position ventrale et ma mère à côté en position dorsale ; tous deux étaient intubés et reliés à des moniteurs et à diverses machines.
Je savais qu’ils étaient dans un état grave et je savais que mon père pourrait mourir, mais pour ma mère, on me disait qu’elle se remettait peu à peu, les médecins étaient optimistes.
Voici la description de mon état à l’entrée aux soins intensifs.
Lieu, date : Lugano, 16.01.2021
Concerne : Achermann Mirko, 05.04.1967, Contrada San Marco 31A, 6982 Agno
Rapport de transfert
Le patient susmentionné a été hospitalisé à la Clinica Luganese Moncucco, service de soins intensifs, du 16.01.2021 au 22.01.2021.
Diagnostics principaux : Insuffisance respiratoire aiguë sur pneumonie virale à SARS-CoV-2
Diagnostics secondaires :
Leucémie myéloïde chronique (Dx septembre 2020, IOSI : Dr Bianchi)
Syndrome du défilé thoracobrachial bilatéral avec résection de la première côte bilatérale et neurolyse du plexus brachial (18.01.2020)
Sigmoïdectomie pour diverticulite (env. 2000)
Syndrome lombo-radiculaire L5 gauche
Asthme allergique
Motif de l’hospitalisation en soins intensifs : Insuffisance respiratoire aiguë
Complications : Aucune
Évolution : Nous sommes appelés dans le service pour évaluer un patient présentant une insuffisance respiratoire en progression rapide sur quatre jours (arrivé dans le service en air ambiant, il respire maintenant avec un masque à réservoir et 15 l/min d’O2).



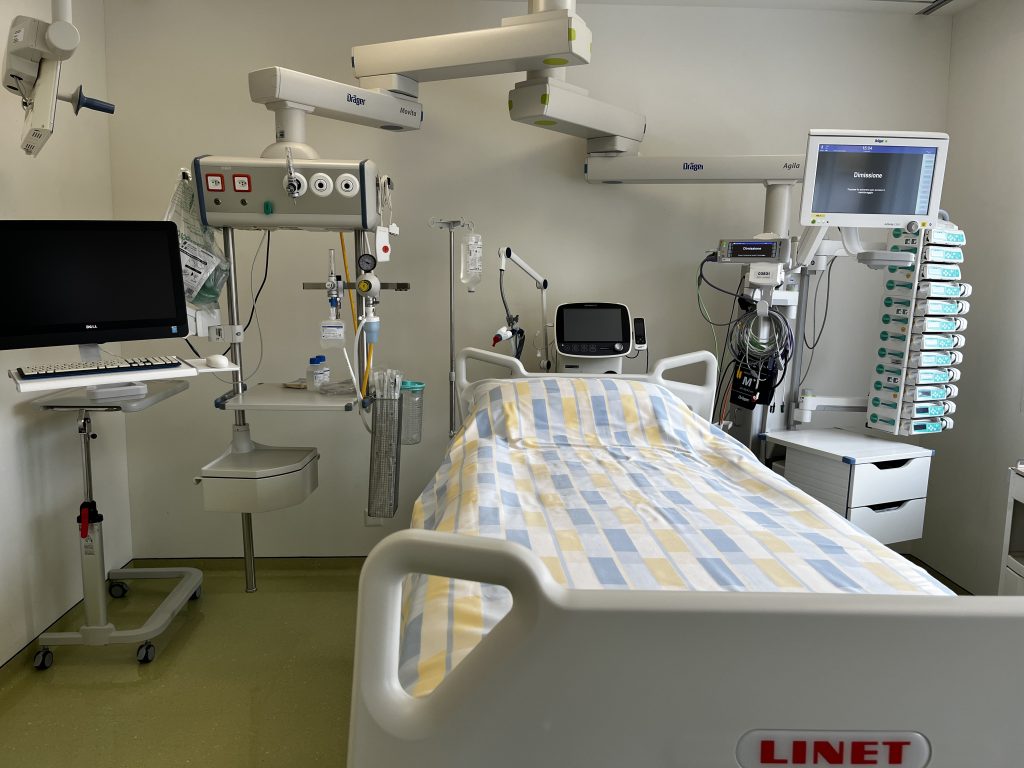

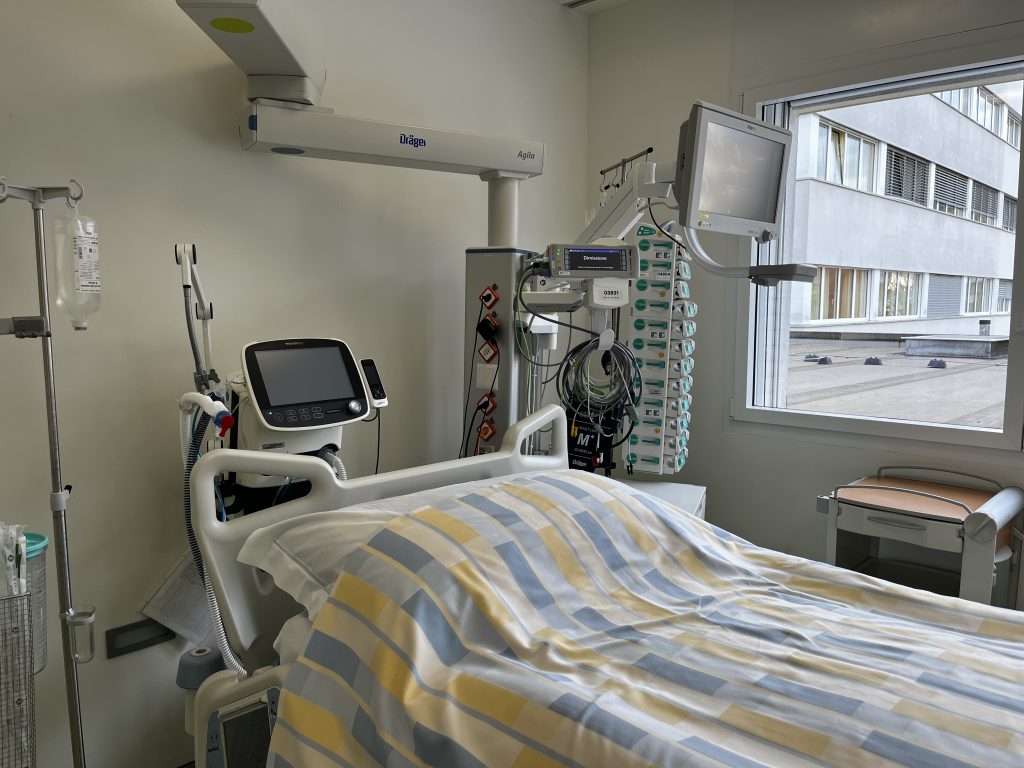




Les jours suivants, ma respiration était de plus en plus haletante ; pour essayer de m’aider, ils ont tenté de me faire respirer avec le masque Venturi, celui à haute pression, une sorte de masque nasal et d’autres dispositifs encore, mais j’étais de plus en plus fatigué et anxieux, je n’arrivais pas à faire entrer cet air béni dans mes poumons, c’était comme s’il y avait un bouchon qui freinait l’air tant à l’inspiration qu’à l’expiration, chaque respiration était un effort épuisant.
Certains des masques que j’ai essayés dans ces moments de difficulté
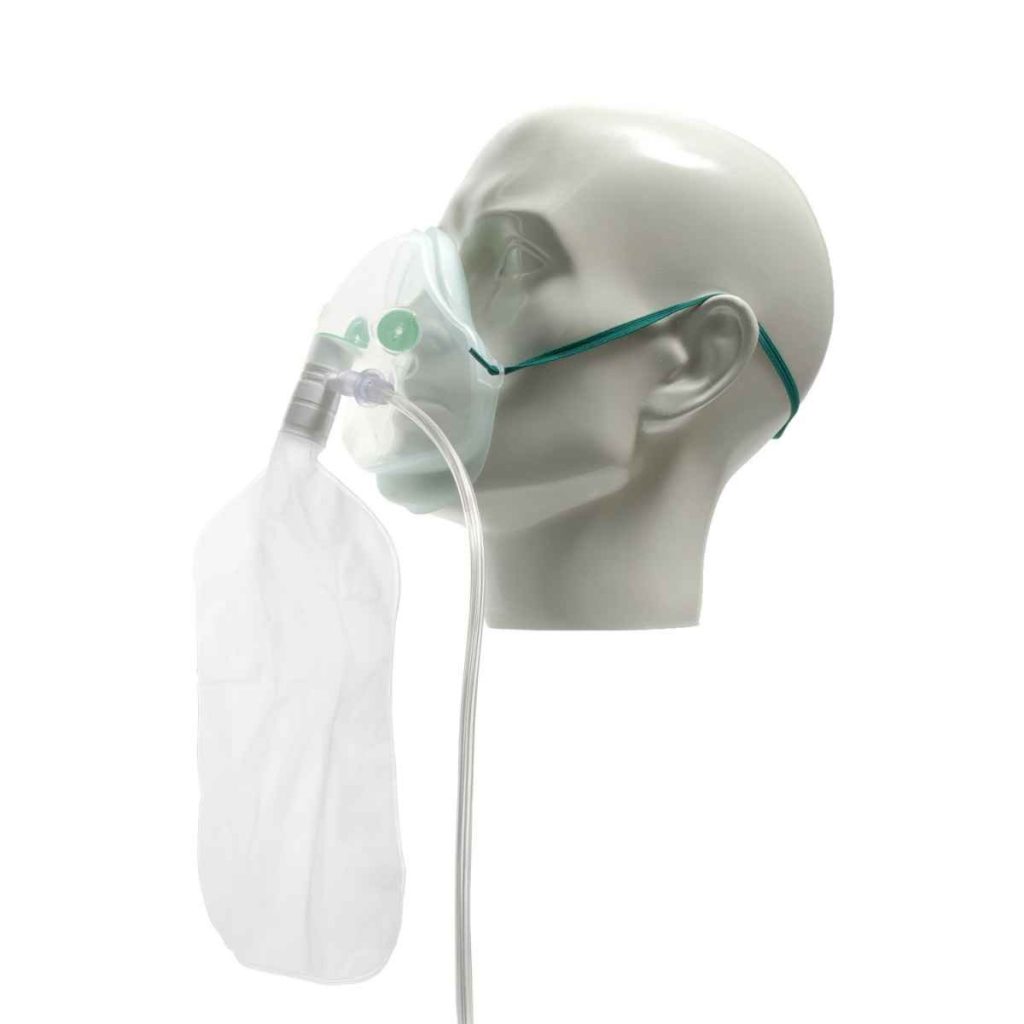
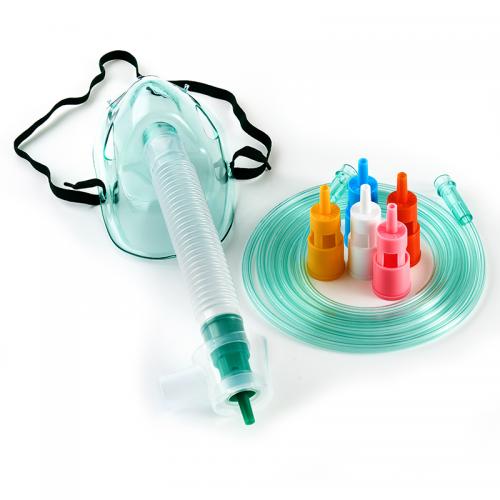
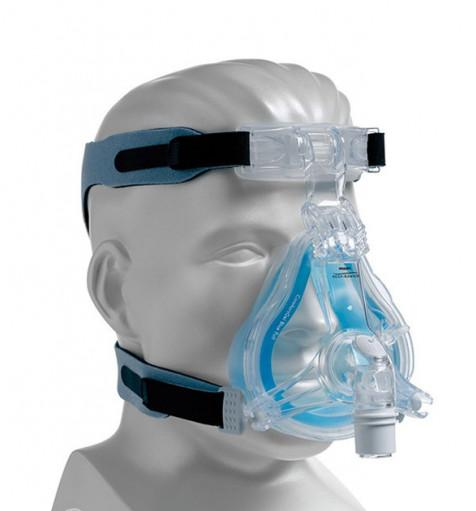
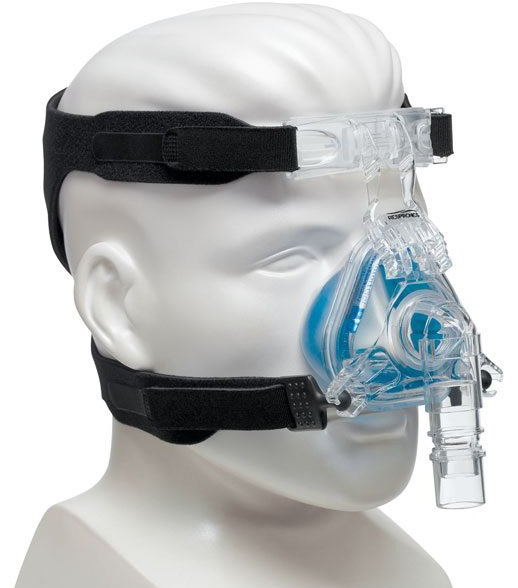
Le 23 janvier, j’ai parlé avec YYY, le médecin qui me soignait et que j’avais connu quand je travaillais en ambulance.
La solution était de m’intuber pendant quelques jours afin de permettre aux poumons de « se reposer » et de se remettre de cette vilaine pneumonie.
J’ai accepté immédiatement, j’étais épuisé et j’ai dit à YYY : « Oui, faites-moi reposer », ou quelque chose de très similaire.
Voici ce qui a été décrit par les médecins ce jour-là.
Neurologique :
– GCS 15 avant d’être sédaté et intubé1
Respiratoire :
– Tachypnéique et très fatigué, SO2 80 % de saturation avec masque à réservoir 20 l/min d’O2
– Intubation et ventilation, position ventrale
– Liquimine début avec 10 000 (Q 50 et Clexane 60 ce matin), demain augmenter
Cardiaque/Hémodynamique :
– Stable, après sédation, nécessite peu de gamma de NA
Abdomen/Digestif :
– Pose de SNG2, nous commençons avec 500 ml d’eau et 500 ml de Novasource Advance
Rénal/Urologique :
– CV 3, diurèse valable
Infectieux :
– PCR 240, PCT 0,8. Début de Tazobac 13,5 g/24h.
(Consultation DR. XXX, car le patient a été en chambre de soins avec une patiente présentant un Pseudomonas aerug. résistant Actemra 500 mg évtl demain 2e dosage)
Autre :
– J’ai téléphoné à l’épouse, expliqué la situation. Elle donne son consentement pour l’administration d’Actemra, médicament hors étiquette, thérapie discutée et conseillée par le Dr XYZ et le Dr XXX, pour augmentation de l’Interleukine 6 et de la PCR, j’ai téléphoné au Dr YYY, qui donne son accord pour l’administration d’Actemra.
– Administration de Fortecortin.
J’ai téléphoné à la sœur.
J’ai téléphoné au Dr ZZZ, médecin traitant, qui m’a appelé pour avoir des informations après que l’épouse l’a informé.
Projet thérapeutique :
intubation position ventrale
Au moment de la sédation, j’ai ressenti une sensation de soulagement ; quand le médecin m’a dit que j’allais bientôt dormir, je me suis efforcé de toutes mes forces restantes de rester éveillé, mais sans y parvenir, je me suis probablement endormi les yeux ouverts.
—-
Date d’extubation
Concours de directeur
Sensations respiratoires, vue (rideau aux tons orangés, couleur sang quand je fermais les yeux)
Seconde intubation
Après l’extubation, je ne sais pas pour quelle raison, mais je voyais devant moi un drap avec des ondes rouge orangé, j’avais l’impression d’avoir les yeux imprégnés de sang et quand je fermais les yeux, la couleur devenait plus intense. Une sensation horrible dont je me souviens encore aujourd’hui quand je ferme les yeux pour dormir.
C’était le 29 ou le 31 et je me suis rappelé que le concours pour le poste de directeur de mon école arrivait à échéance ; je me suis fait apporter l’iPad et je me suis connecté pour postuler via le portail en ligne où sont enregistrés les concours scolaires du DECS.
Ce fut un effort énorme, mes doigts tremblaient et j’avais des difficultés tant avec la vue qu’avec les mouvements fins.
Le calvaire pour respirer recommence, je sonnais la cloche et après une dizaine de fois, les infirmiers, lassés de m’entendre sonner, éteignaient l’alarme sans plus venir ; je m’en rendais compte parce que le voyant de signalisation s’éteignait et alors, en proie à la panique et au manque d’air, j’appuyais à nouveau sur la cloche jusqu’à ce que quelqu’un arrive. Je me souviens bien de cette sensation d’abandon et je me rappelle qu’ils étaient dans une sorte de cabine devant moi sur la droite.
Mais la réponse était la même, nous changeons de dispositif, masque, haut débit, avec réservoir… jusqu’à ce qu’à la fin, je n’en puisse plus.
Mes parents étaient encore là, près de moi.
Mon père était stationnaire tandis que ma mère s’améliorait peu à peu.
2e intubation : comme la première fois, ils me dirent que ce serait pour quelques jours afin de faire « reposer » mes poumons et mon corps.
J’ai accepté sans sourciller tant j’étais épuisé, sans forces.
Bien que je sois ventilé mécaniquement grâce à des machines, mes poumons ne fonctionnaient plus et, d’après ce que j’ai appris a posteriori, il ne restait aucune alternative sinon celle de l’ECMO.
L’ECMO est une machine de circulation extracorporelle, mais il s’agit d’une thérapie très invasive et par conséquent aussi très risquée, mais je vous en parlerai plus tard.
Ce n’est que bien plus tard que j’ai appris avoir été transféré en ambulance au Cardiocentro Ticino pour pouvoir bénéficier de cette dernière chance.
Le Cardiocentro Ticino était à l’époque le seul hôpital qui disposait de cet appareil et qui était capable de pratiquer cette thérapie, non sans risques.
J’ai été transféré en urgence par ambulance, mais je ne me souviens de rien, j’étais sédaté et intubé.
- L’échelle de coma de Glasgow (Glasgow Coma Scale ou Glasgow Coma Score) est une échelle d’évaluation neurologique utilisée par le personnel médical et infirmier pour suivre l’évolution clinique de l’état de conscience d’un patient. L’indice peut varier de 3 à 15. (Grave, avec GCS ≤ 8 / Modérée, GCS 9-13 / Mineure, GCS ≥ 14) ↩︎
- La sonde naso-gastrique est un dispositif médical utilisé pour assurer la nutrition artificielle des patients qui ne sont pas en mesure de se nourrir en mangeant normalement. ↩︎
- Cathéter vésical ↩︎