Ultima modifica il 4 Marzo 2024
ll 7 gennaio iniziai a faticare a muovermi, mi sentivo molto stanco, avevo febbre e la tosse mi sfiniva fisicamente, era ossessionante.
Mia moglie aveva acquistato un saturimetro in quanto assisteva sua madre che aveva patologie cardiache e temeva che potesse prendere il covid e avere problemi.
Misurai la saturazione e mi accorsi, o meglio mia moglie si accorse che difficilmente superava il 92%, io speravo in un difetto dell’apparecchio, ma la tosse e lo sfinimento aumentavano sempre di più.
Improvvisamente in serata arrivò a casa l’ambulanza, l’aveva chiamata il mio medico curante che era costantemente in contatto con mia moglie.
Aveva chiesto il mio ricovero in quanto era preoccupato sentendo da mia moglie che la saturazione scendeva e oltre a quello era preoccupato a causa della leucemia.
Malgrado la stanchezza e la tosse non volevo andare in ospedale, dentro di me ero convinto di avere ancora le forze e la volontà per sconfiggere la malattia.
Rifiutai il ricovero e i soccorritori dopo essersi consultati con il medico del servizio ambulanze e con il mio medico curante accettarono di lasciarmi al domicilio.
Cartella sanitaria Croce Verde Lugano 07.01.2021
Il 12 gennaio 2021, dopo alcuni giorni dal primo intervento dell’ambulanza, la tosse mi perseguitava e mi rendeva ostico ogni singolo respiro, ero esausto dal continuo tossire.
Ero arrivato al limite, non sapevo più cosa fare e come uscire da quella situazione.
Non ricordo a che ora, ma ero allo stremo, ricordo solo che chiesi a Mirna (mia moglie) di chiamare l’ambulanza, non ce la facevo più.
Cartella sanitaria Croce Verde Lugano 12.01.2021
Sarei andato in clinica, anche se quella opzione non mi piaceva più di tanto in quanto avrei voluto essere indipendente a casa per poter gestire quanto stava accadendo ai miei genitori.
Va beh, in ogni caso andavo nella medesima clinica dove erano ricoverati, e da li avrei potuto essere informato di quanto gli succedeva e avrei potuto stargli vicino.
A breve avrei compreso che si trattava di un illusione, le regole anti Covid non permettevano di “girovagare” per la clinica, ne tantomeno nelle cure intensive.
Inoltre il personale era oberato di lavoro, i pazienti Covid erano impegnativi sia dal lato terapeutico che da quello delle sicurezza per evitare la trasmissione del virus, pertanto l’informazione ai parenti era una delle ultime priorità, questa almeno era stata la mia impressione.
Seppure avevo lavorato per 13 anni in Croce Verde a Lugano come soccorritore professionale e capo turno, non conoscevo i soccorritori, e a dire il vero non ricordo molto del trasporto in clinica.
Arrivai in Clinica il 12 gennaio alle otto di sera , nelle poche righe seguenti è descritto il mio arrivo al pronto soccorso della Clinica.
PRONTO SOCCORSO
Concerne: Achermann Mirko
Data di nascita: 05.04.1967
Età: 56a 8m
Numero di caso attivo: 1267941
Data ora accettazione: 12.01.2021 20:22:01
Triage:
Data e ora di esecuzione: 12.02.2021 20:30:31
Segno/sintomo principale: Dolore toracico
Descrizione dell’evento: BOX 2: Conid positivo dal 06.01, tosse, stato febbrile che tratta con Novalgina e da oggi dolore sternale oppressivo costante EWS:3
Colore codice: Giallo
Mezzo di arrivo: CVL – Croce Verde Lugano
Provenienza: Domicilio
Medico inviante: Medico Clinica PS
Allergie: non note
Dopo la visita in pronto soccorso, verso le ventuno e trenta mi trasferirono in una camera a 2 letti nel reparto di medicina (Camera 405 – Letto 2), il posto vicino la mio era occupato da un uomo più giovane di me, anche lui faticava a respirare e riceveva ossigeno mediante occhialini.
Nei giorni a seguire il suo stato iniziava a migliorare e pian piano riusciva a fare a meno dell’ossigeno, mi racontò che si era ammalato di Covid circa 3 settimane prima di me e che era uscito da qualche giorno dal reparto di cure intensive.
Tra me e me pensai, “Per fortuna non l’ho preso così forte”.
Era un ragazzo quarantenne apparentemente in forma, che però in quella situazione appena accennava un minimo sforzo fisico, il suo respiro diventava affannoso. Col passare dei giorni io invece avevo sempre più tosse e il mio respiro diventava sempre più corto, e lo era anche senza praticare alcuno sforzo.
Nei giorni seguenti però lui migliorava, il flusso di ossigeno che gli somministravano diminuiva di giorno in giorno mentre io pian piano peggioravo, e ogni giorno che passava mi veniva aumentato il flusso di ossigeno, anche se senza grandi risultati, pian piano il mio stato peggiorava.
Ricordo l’odore metallico dell’ossigeno, non so se era dovuto agli occhialini alle mascherine o a cosa, ma lo ricorso ancora quella sensazione di secchezza e si metallo in bocca.
Gli occhialini non erano più sufficienti, dovetti passare alla mascherina e alla maschera con serbatoio, ma il respiro era sempre più difficoltoso.
L’aria mi sembrava essere diventata densa, quasi liquida e respirarla era una sofferenza, il torace mi era rigido, era come avere un peso sul torace che ne impediva l’espansione. Oltre al peso avevo un dolore al petto, forse per tutti quei colpi di tosse, per lo sforzo ad ogni respiro, le forze iniziavano a scarseggiare.
Il 16 gennaio mi trasferirono nel reparto di cure intense perchè la mia respirazione peggiorava costantemente, respiravo grazie a una maschera con serbatoio e 15 litri di ossigeno al minuto, ma nonostante i grandi volumi di ossigeno che mi venivano somministrati, anche così mi sembrava di soffocare, era quasi come se stessi per annegare.
Nel tragitto verso le cure intense vidi mio padre in un box pronato e mia madre affianco in posizione supina, tutti e due erano intubati e collegati a monitor e a vari macchinari.
Sapevo che erano gravi e sapevo che mio padre avrebbe potuto morire, ma di mia madre mi dissero che si stava pian piano riprendendo, i medici erano ottimisti .
Di seguito la descrizione del mio stato all’ingresso delle cure intense.
Luogo, data: Lugano, 16.01.2021
Concerne: Achermann Mirko, 5•4.1967, Contrada San Marco 31A, 6982 Agno
Rapporto di trasferimento
Il sopracitato paziente è stato degente presso la Clinica Luganese Moncucco reparto cure intense dal 16.01.2021 al 22.01.2021.
Diagnosi principali: Insufficienza respiratoria acuta su polmonite virale da SARS CoV2
Diagnosi secondarie:
Leucemia mieloide cronica (Dx Settemre 2020, IOSI: Drssa Bianchi)
Sindrome dello stretto toracico bilaterale con resezione prima costola bilat e neurolisi plesso brachiale 18.01.2020)
Sigmoidectomia per diverticolite (ca.2000)
Sindrome lomboradicolare L5 sinistra
Asma allergica
Motivo del ricovero in cure intense: Insufficienza respiratoria acuta
Complicazioni: Nessuna
Decorso: Veniamo chiamati in reparto per valutare un paziente con un’insufficienza respiratoria in rapida progressione su quattro giorni (arrivato in reparto in aria ambiente ora respira con maschera con reservoir e 15 l/min di 02).








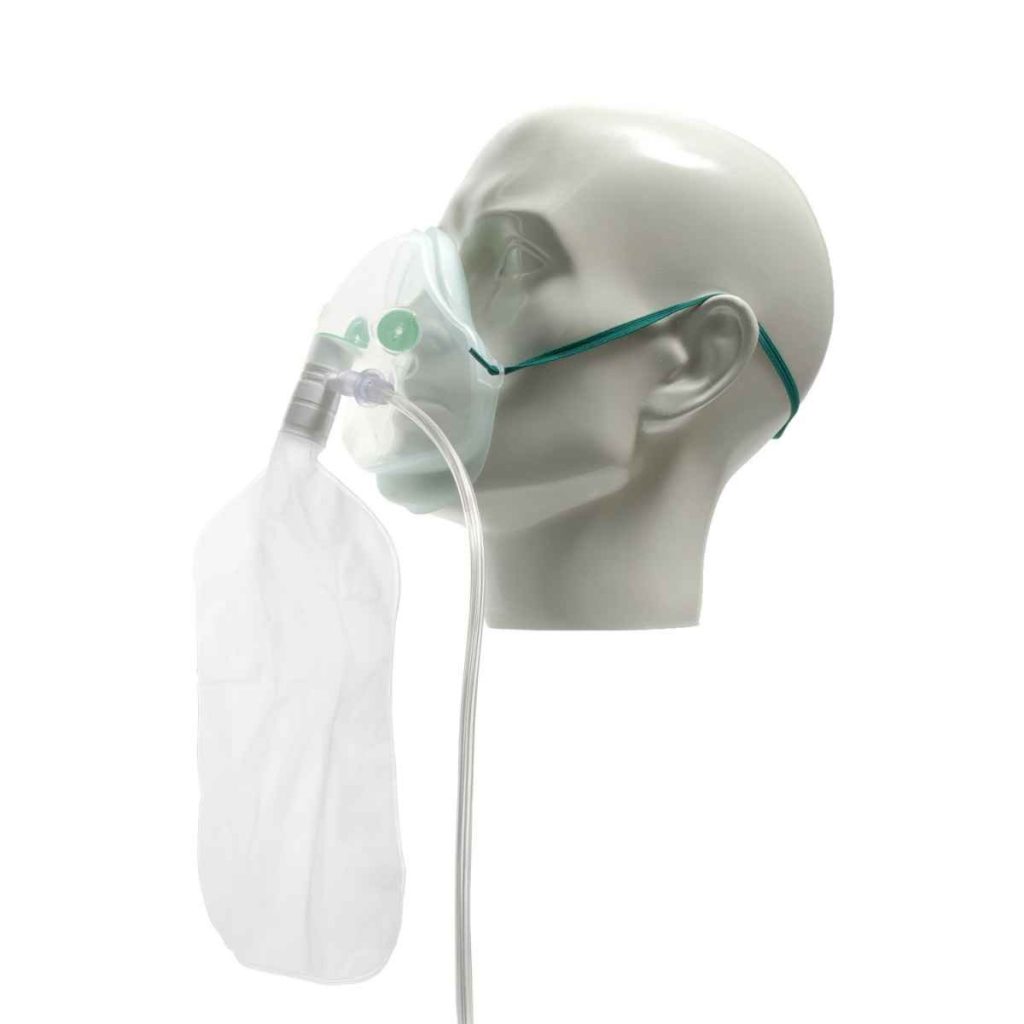
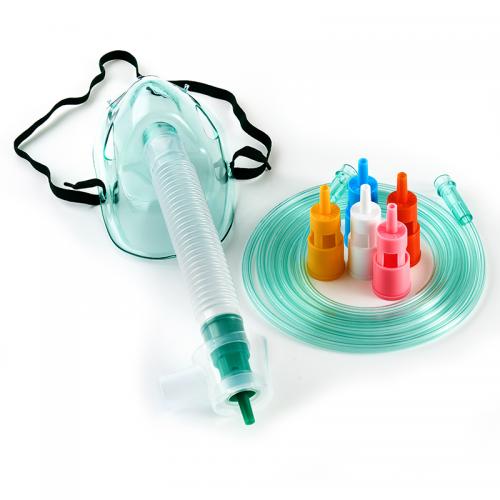
Nei giorni a seguire il mio respiro era sempre più affannoso, per cercare di aiutarmi provarono a farmi respirare con la maschera di venturi, quella ad alta pressione, una specie di maschera nasale e altro ancora, ma io ero sempre più stanco e ansioso, non riuscivo a far entrare quella benedetta aria nei miei polmoni, era come se ci fosse un tappo che frenava l’aria si inspirando che espirando, ogni respiro era una faticaccia.
Alcune delle maschere che ho provato in quei momenti di difficoltà
Il 23 gennaio parlai con YYY, il dottore che mi curava e che avevo conosciuto quando lavoravo in ambulanza.
La soluzione era quella di intubarmi per qualche giorno in modo da poter permettere ai polmoni di “riposare” e riprendersi da quella brutta polmonite.
Accettai subito, ero esausto e dissi a YYY “Si, fammi riposare”, o qualcosa di molto simile.
Di seguito quanto descritto dai medici quel giorno.
Neurologico:
– GCS 15 prima di essere sedato e intubato1
Respiratorio:
– Tachipnoico e molto affaticato SO2 80% di saturazione con maschera con reservoir 20 l/min di 02
– Intubazione e ventilazione, pronazione
– Liquimina inizio con 10.000 (Q 50 e Clexane 60 sta mattina), domani aumentare
Cardiaco/Emodinamico:
– Stabile, dopo sedazione, necessita di poco gamma di NA
Addome/Digerente:
– Posa SNG2, iniziamo con 500 ml acqua e 500 ml Novasourse advance
Renale/Urologico:
– CV3, diuresi valida
Infettivo:
– PCR 240, PCT 0,8. Iniziamo Tazobac 13,5 g/24h.
(Consulto DR. XXX, perche il paziente è stato in camera in cure con una paziente con Pseudomonas aerug. resistente Actembra 500 mg evtl domani 2 dosaggio)
Altro:
– Ho telefonato con la moglie, spiegato la situazione. Lei da il suo consenso per somministrazione di Actembra, medicamento of label, la terapia discusso e consigliato da Dr. XYZ e da Dr. XXX, per aumento di Interleukin 6 e PCR, ho telefonato a Dr. YYY, che da il ok per la somministrazione di Actembra.
– Somministrazione Fortecortin.
Ho telefonato con la sorella
Ho telefonato con il Dr. ZZZ medico curante, che mi ha chiamato per avere informazione, dopo che la moglie lo aveva informato.
Progetto terapeutico:
intubazione pronazione
Al momento della sedazione avevo una sensazione di sollievo, quando il medico mi disse che a breve avrei dormito, mi sforzai con tutte le forze che mi restavano a restare sveglio, ma senza riuscirci, probabilmente mi sono addormentato ad occhi aperti.
—-
Data estubazione
Concorso direttore
Sensazioni respiro, vista (tenda con tonalità di arancione, color sangue quando chiudevo gli occhi
Seconda intubazione
dopo l’estubazione, non so per quale motivo ma vedevo davanti a me un telo con onde rosso arancio, sembrava di avere gli occhi intrisi di sangue e quando chiudevo gli occhi il colore diventava più intenso. una sensazione bruttissima di cui mi ricordo ancora oggi quando chiudo gli occhi per dormire.
Era il 29 o 31 e mi ricordai che scadeva il concorso per direttore della mia scuola; mi feci portare l’ipad e mi collegai per candidarmi mediante il portale online con cui vengono registrati concorsi scolastici del DECS.
Fu uno sforzo enorme, le mie dita tremavano e avevo difficoltà sia con la vista che con i movimenti fini.
Ricomincia il calvario per respirare, io suonavo il campanello e dopo una decina di volte gli infermieri ormai stufi del mio continuare a suonare spegnevano l’allarme senza più venire, me ne accorgevo perché si spegneva la luce di segnalazione e allora in preda al panico e con fame d’aria ripremevo il campanello fino a che arrivava qualcuno. Ricordo bene quella sensazione di abbandono e ricordo che loro erano in una specie di cabina avanti a me sulla destra.
Ma la risposta era la medesima, cambiamo presidio, maschera, alto flusso, con serbatoio… fintanto che alla fine non ce la facevo più
i miei genitori erano ancora lì vicino a me.
Mio padre era stazionario mentre mia madre pin piano stava migliorando.
2 intubazione come per la prima volta mi dissero che sarebbe stato per qualche giorno allo scopo di far “riposare” i miei polmoni e il mio fisico.
Accettai senza battere ciglio da tanto che ero sfinito, senza forze
Sebbene fossi ventilato meccanicamente grazie a delle macchine, i miei polmoni non funzionavano più e da quanto ho saputo a posterriori, non restava alcuna alternativa se non quella dell’ECMO.
L’ECMO è una macchina per la circolazione extra-corporea, ma si tratta di una terapia molto invasiva e di conseguenza anche parecchio rischiosa,, ma di questo ve ne parlerò in seguito.
Solo dopo molto tempo venni a sapere di essere stato trasferito in ambulanza al Cardiocentro Ticino per potermi sottoporre a questa ultima chance.
Il Cardiocentro Ticino a quel tempo era l’unico ospedale che aveva a disposizione questo macchinario e che era in grado di praticare questa terapia, non priva di rischi.
Venni trasferito in urgenza con l’ambulanza, ma io non ricordo nulla, ero sedato e intubato.
- La Glasgow Coma Scale o Glasgow Coma Score, è una scala di valutazione neurologica utilizzata da personale medico e infermieristico per tenere traccia dell’evoluzione clinica dello stato di coscienza di un paziente. L’indice può andare da 3 a 15. (Grave, con GCS ≤ 8 / Moderata, GCS 9-13 / Minore, GCS ≥ 14) ↩︎
- Sonda naso gastrica è un dispositivo medico usato per provvedere alla nutrizione artificiale di pazienti che non sono in grado di nutrirsi mangiando normalmente. ↩︎
- Catetere vescicale ↩︎