Zuletzt geändert am 1 April 2026
Am 7. Januar begann ich, Schwierigkeiten bei der Bewegung zu haben, ich fühlte mich sehr müde, hatte Fieber und der Husten erschöpfte mich körperlich, er war quälend.
Meine Frau hatte ein Pulsoximeter gekauft, da sie ihre Mutter pflegte, die an Herzerkrankungen litt, und befürchtete, dass sie sich mit Covid infizieren und Probleme bekommen könnte.
Ich maß die Sauerstoffsättigung und bemerkte, oder besser gesagt meine Frau bemerkte, dass sie kaum 92 % überstieg. Ich hoffte auf einen Defekt des Geräts, aber der Husten und die Erschöpfung nahmen immer weiter zu.
Plötzlich kam am Abend der Krankenwagen zu unserem Haus, mein Hausarzt hatte ihn gerufen, der ständig in Kontakt mit meiner Frau stand.
Er hatte meine Krankenhauseinweisung beantragt, da er besorgt war, als er von meiner Frau hörte, dass die Sauerstoffsättigung sank, und darüber hinaus war er wegen der Leukämie besorgt.
Trotz der Müdigkeit und des Hustens wollte ich nicht ins Krankenhaus gehen, in meinem Inneren war ich überzeugt, noch die Kraft und den Willen zu haben, die Krankheit zu besiegen.
Ich lehnte die Krankenhauseinweisung ab und die Rettungskräfte akzeptierten nach Rücksprache mit dem Arzt des Rettungsdienstes und mit meinem Hausarzt, mich zu Hause zu lassen.
Krankenakte Croce Verde Lugano 07.01.2021
Am 12. Januar 2021, einige Tage nach dem ersten Einsatz des Krankenwagens, verfolgte mich der Husten und erschwerte mir jeden einzelnen Atemzug, ich war erschöpft vom ständigen Husten.
Ich war am Limit angelangt, ich wusste nicht mehr, was ich tun sollte und wie ich aus dieser Situation herauskommen könnte.
Ich erinnere mich nicht an die Uhrzeit, aber ich war am Ende meiner Kräfte, ich erinnere mich nur daran, dass ich Mirna (meine Frau) bat, den Krankenwagen zu rufen, ich konnte nicht mehr.
Krankenakte Croce Verde Lugano 12.01.2021
Ich würde in die Klinik gehen, auch wenn mir diese Option nicht besonders gefiel, da ich zu Hause unabhängig sein wollte, um das, was mit meinen Eltern geschah, bewältigen zu können.
Nun ja, auf jeden Fall ging ich in dieselbe Klinik, in der sie aufgenommen waren, und von dort aus hätte ich über das, was ihnen widerfuhr, informiert werden können und hätte ihnen nahe sein können.
In Kürze sollte ich begreifen, dass dies eine Illusion war; die Anti-Covid-Regeln erlaubten es nicht, in der Klinik „herumzuwandern“, erst recht nicht auf der Intensivstation.
Darüber hinaus war das Personal mit Arbeit überlastet, die Covid-Patienten waren sowohl therapeutisch als auch hinsichtlich der Sicherheit zur Vermeidung der Virusübertragung anspruchsvoll, daher war die Information der Angehörigen eine der letzten Prioritäten, das war zumindest mein Eindruck.
Obwohl ich 13 Jahre lang bei der Croce Verde in Lugano als professioneller Rettungssanitäter und Schichtleiter gearbeitet hatte, kannte ich die Rettungskräfte nicht, und um ehrlich zu sein, erinnere ich mich nicht viel an den Transport in die Klinik.
Ich kam am 12. Januar um acht Uhr abends in der Klinik an, in den wenigen folgenden Zeilen wird meine Ankunft in der Notaufnahme der Klinik beschrieben.
NOTAUFNAHME
Betrifft: Achermann Mirko
Geburtsdatum: 05.04.1967
Alter: 56 J 8 M
Aktive Fallnummer: 1267941
Datum Uhrzeit Aufnahme: 12.01.2021 20:22:01
Triage:
Datum und Uhrzeit der Durchführung: 12.02.2021 20:30:31
Hauptsymptom: Brustschmerzen
Beschreibung des Ereignisses: BOX 2: Covid positiv seit 06.01, Husten, Fieberzustand, den er mit Novalgina behandelt, und seit heute konstanter drückender Brustschmerz EWS:3
Farbcode: Gelb
Ankunftsmittel: CVL – Croce Verde Lugano
Herkunft: Wohnsitz
Einweisender Arzt: Klinischer Notarzt
Allergien: nicht bekannt
Nach der Untersuchung in der Notaufnahme verlegte man mich gegen einundzwanzig Uhr dreißig in ein Zweibettzimmer auf der medizinischen Abteilung (Zimmer 405 – Bett 2). Der Platz neben mir war von einem Mann besetzt, der jünger war als ich; auch er hatte Mühe zu atmen und erhielt Sauerstoff über eine Nasenbrille.
In den folgenden Tagen begann sich sein Zustand zu bessern, und nach und nach konnte er auf den Sauerstoff verzichten. Er erzählte mir, dass er etwa drei Wochen vor mir an Covid erkrankt war und erst vor wenigen Tagen die Intensivstation verlassen hatte.
Ich dachte mir: „Zum Glück hat es mich nicht so hart getroffen“.
Er war ein etwa vierzigjähriger Mann, der scheinbar fit war, dessen Atmung jedoch in dieser Situation bei der geringsten körperlichen Anstrengung schwerfällig wurde. Mit den Tagen wurde mein Husten hingegen immer schlimmer und mein Atem immer kürzer, selbst ohne jegliche Anstrengung.
In den folgenden Tagen verbesserte sich sein Zustand jedoch, der Sauerstofffluss, den er erhielt, nahm von Tag zu Tag ab, während ich mich langsam verschlechterte, und mit jedem Tag, der verging, wurde mir der Sauerstofffluss erhöht, auch wenn ohne große Ergebnisse, langsam verschlechterte sich mein Zustand.
Ich erinnere mich an den metallischen Geruch des Sauerstoffs, ich weiß nicht, ob er von den Nasenbrillen, den Masken oder von etwas anderem herrührte, aber ich erinnere mich noch an dieses Gefühl von Trockenheit und Metall im Mund.
Die Nasenbrillen reichten nicht mehr aus, ich musste zur Maske und zur Maske mit Reservoir wechseln, aber die Atmung wurde immer schwieriger.
Die Luft schien mir dicht geworden zu sein, fast flüssig, und sie zu atmen war eine Qual, mein Brustkorb war starr, es war, als hätte ich ein Gewicht auf der Brust, das die Ausdehnung verhinderte. Zusätzlich zum Gewicht hatte ich Schmerzen in der Brust, vielleicht von all den Hustenanfällen, von der Anstrengung bei jedem Atemzug, die Kräfte begannen zu schwinden.
Am 16. Januar wurde ich auf die Intensivstation verlegt, weil sich meine Atmung ständig verschlechterte. Ich atmete dank einer Maske mit Reservoir und 15 Litern Sauerstoff pro Minute, aber trotz der großen Mengen an Sauerstoff, die mir verabreicht wurden, hatte ich das Gefühl zu ersticken, es war fast so, als würde ich ertrinken.
Auf dem Weg zur Intensivstation sah ich meinen Vater in einer Box in Bauchlage und meine Mutter daneben in Rückenlage, beide waren intubiert und an Monitore und verschiedene Geräte angeschlossen.
Ich wusste, dass sie in einem kritischen Zustand waren, und ich wusste, dass mein Vater sterben könnte, aber über meine Mutter sagte man mir, dass sie sich langsam erholte, die Ärzte waren optimistisch.
Im Folgenden die Beschreibung meines Zustands bei der Aufnahme auf der Intensivstation.
Ort, Datum: Lugano, 16.01.2021
Betrifft: Achermann Mirko, 5.4.1967, Contrada San Marco 31A, 6982 Agno
Verlegungsbericht
Der oben genannte Patient war vom 16.01.2021 bis zum 22.01.2021 auf der Intensivstation der Clinica Luganese Moncucco aufgenommen.
Hauptdiagnosen: Akutes Atemversagen bei viraler Pneumonie durch SARS CoV2
Nebendiagnosen:
Chronische myeloische Leukämie (Diagnose September 2020, IOSI: Dr. Bianchi)
Bilaterales Thoracic-Outlet-Syndrom mit Resektion der ersten Rippe beidseitig und Neurolyse des Plexus brachialis 18.01.2020)
Sigmoidektomie wegen Divertikulitis (ca. 2000)
Lumboradikuläres Syndrom L5 links
Allergisches Asthma
Grund für die Aufnahme auf der Intensivstation: Akutes Atemversagen
Komplikationen: Keine
Verlauf: Wir werden auf die Station gerufen, um einen Patienten mit einem sich über vier Tage rasch verschlechternden Atemversagen zu beurteilen (kam auf der Station mit Raumluft an, atmet jetzt mit Maske mit Reservoir und 15 l/min O2).



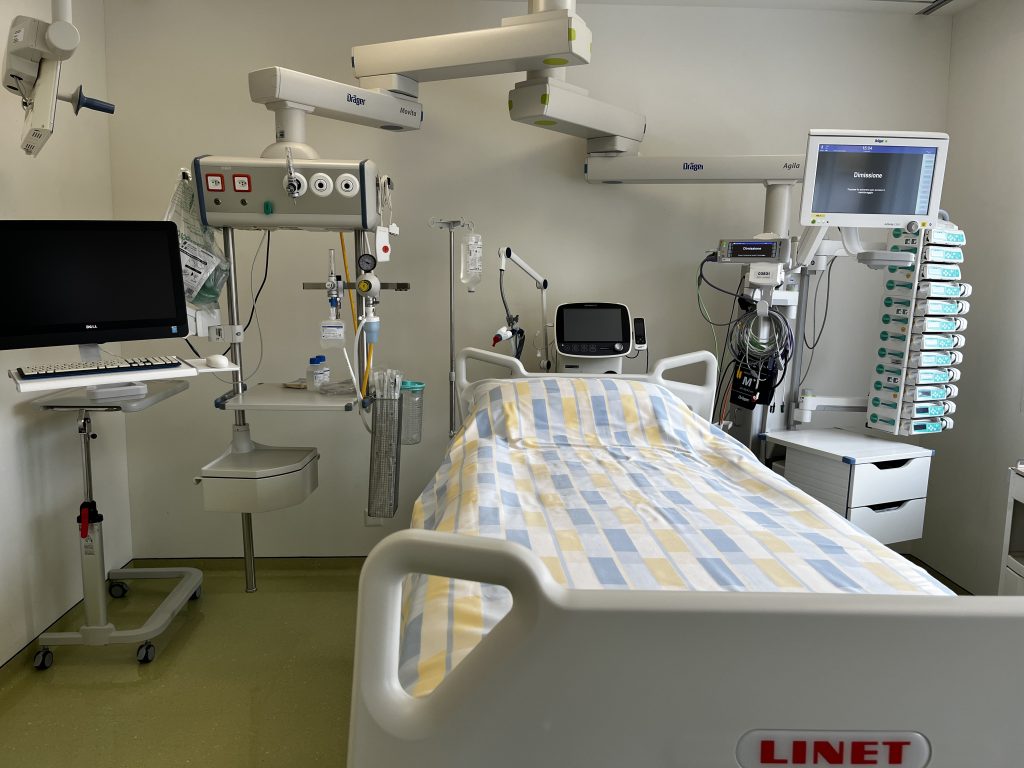

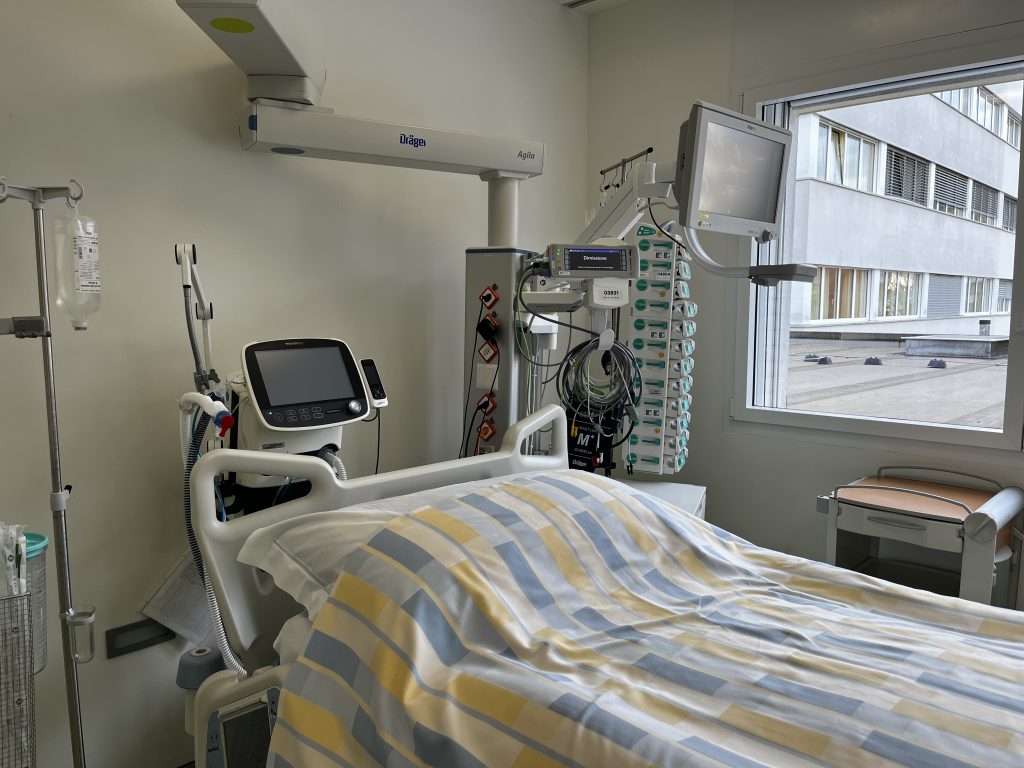




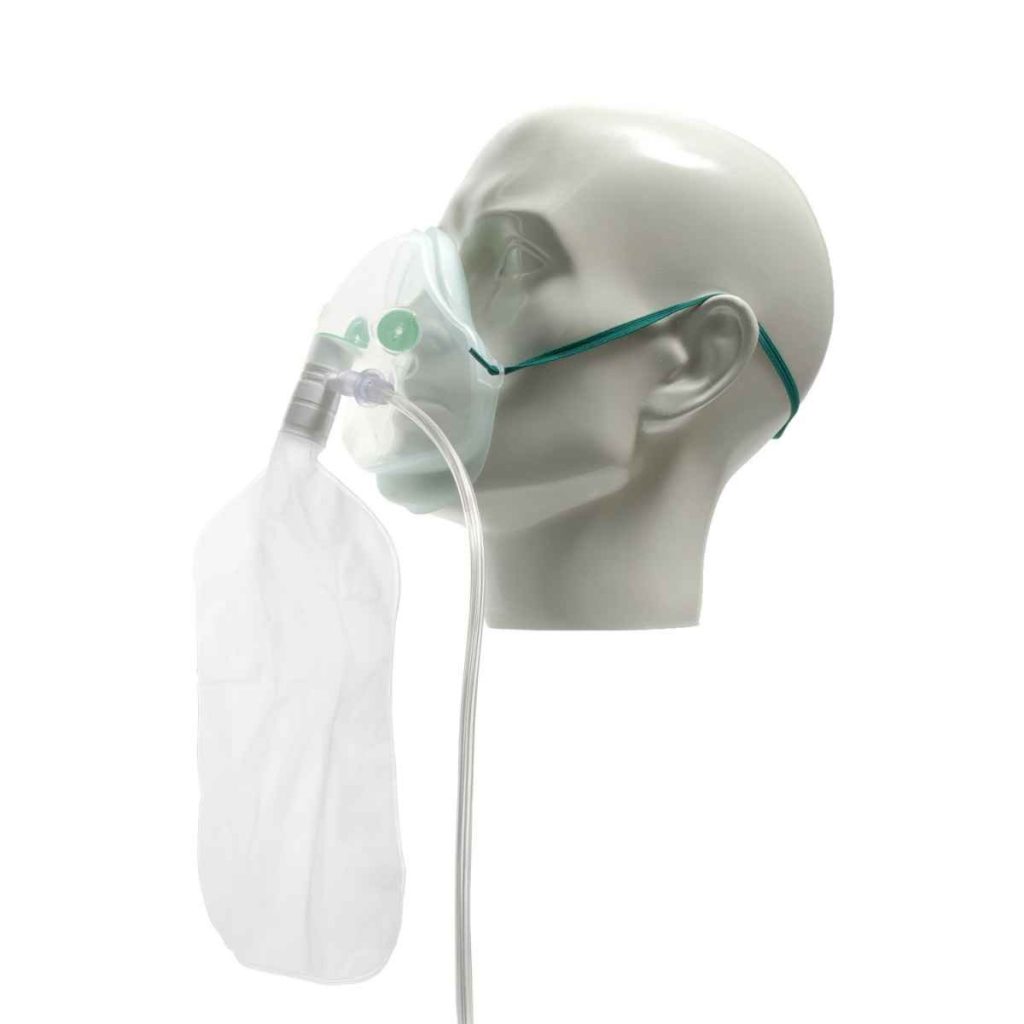
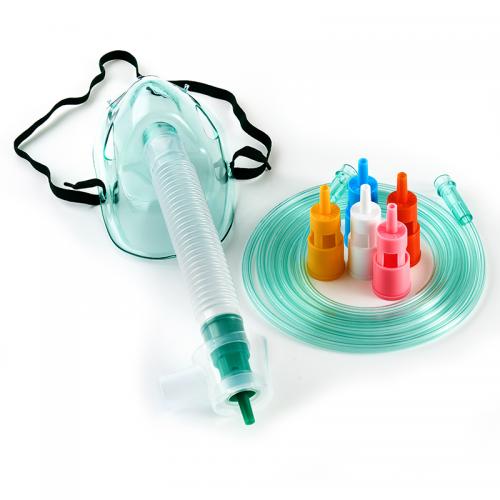
In den folgenden Tagen wurde meine Atmung immer mühsamer. Um mir zu helfen, versuchten sie, mich mit der Venturi-Maske atmen zu lassen, der mit hohem Druck, einer Art Nasenmaske und anderem mehr, aber ich war immer müder und ängstlicher, ich konnte diese verdammte Luft nicht in meine Lungen bekommen, es war, als gäbe es einen Stopfen, der die Luft sowohl beim Einatmen als auch beim Ausatmen bremste, jeder Atemzug war eine Qual.
Einige der Masken, die ich in diesen schwierigen Momenten ausprobiert habe
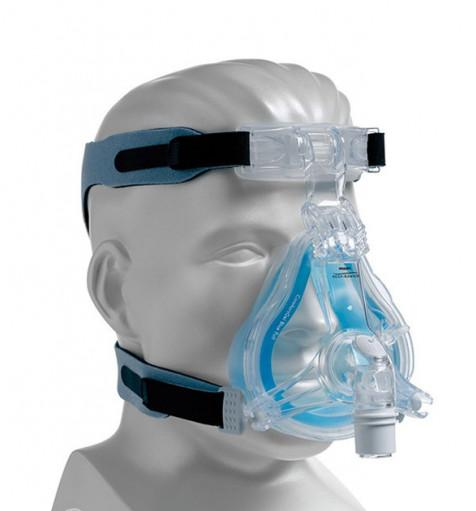
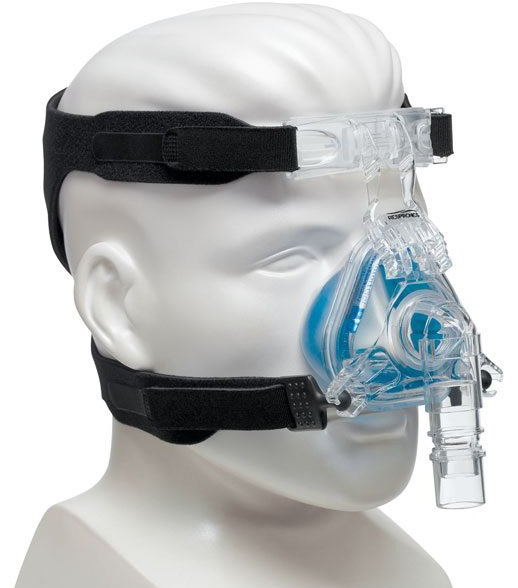
Am 23. Januar sprach ich mit YYY, dem behandelnden Arzt, den ich bereits aus meiner Zeit beim Rettungsdienst kannte.
Die Lösung bestand darin, mich für einige Tage zu intubieren, damit die Lunge „ruhen“ und sich von dieser schweren Lungenentzündung erholen konnte.
Ich willigte sofort ein, ich war erschöpft und sagte zu YYY: „Ja, lassen Sie mich ausruhen“, oder etwas sehr Ähnliches.
Im Folgenden, was die Ärzte an diesem Tag beschrieben haben.
Neurologisch:
– GCS 15 vor der Sedierung und Intubation1
Respiratorisch:
– Tachypnoisch und sehr erschöpft, SO2 80 % Sättigung mit Maske mit Reservoir 20 l/min O2
– Intubation und Beatmung, Bauchlagerung
– Liquimina Beginn mit 10.000 (Q 50 und Clexane 60 heute Morgen), morgen erhöhen
Kardial/Hämodynamisch:
– Stabil, nach Sedierung, benötigt wenig Gamma NA
Abdomen/Verdauung:
– Legen einer Magensonde2, wir beginnen mit 500 ml Wasser und 500 ml Novasource Advance
Renal/Urologisch:
– Blasenkatheter 3, gültige Diurese
Infektiös:
– CRP 240, PCT 0,8. Wir beginnen Tazobac 13,5 g/24 h.
(Konsultation Dr. XXX, weil der Patient auf der Intensivstation mit einer Patientin mit resistentem Pseudomonas aeruginosa im Zimmer war. Actemra 500 mg evtl. morgen 2. Dosis)
Sonstiges:
– Ich habe mit der Ehefrau telefoniert, die Situation erklärt. Sie gibt ihre Zustimmung zur Verabreichung von Actemra, einem Off-Label-Medikament, die Therapie wurde von Dr. XYZ und Dr. XXX besprochen und empfohlen, aufgrund erhöhter Interleukin-6- und CRP-Werte. Ich habe mit Dr. YYY telefoniert, der die Zustimmung zur Verabreichung von Actemra gibt.
– Verabreichung von Fortecortin.
Ich habe mit der Schwester telefoniert
Ich habe mit Dr. ZZZ, dem Hausarzt, telefoniert, der mich angerufen hat, um Informationen zu erhalten, nachdem die Ehefrau ihn informiert hatte.
Therapeutischer Plan:
Intubation Bauchlagerung
Im Moment der Sedierung hatte ich ein Gefühl der Erleichterung. Als der Arzt mir sagte, dass ich bald schlafen würde, bemühte ich mich mit aller Kraft, die mir blieb, wach zu bleiben, aber ohne Erfolg. Wahrscheinlich bin ich mit offenen Augen eingeschlafen.
—-
Datum der Extubation
Direktorenwettbewerb
Empfindungen Atmung, Sicht (Tuch mit Orangetönen, blutfarben, wenn ich die Augen schloss
Zweite Intubation
Nach der Extubation, ich weiß nicht aus welchem Grund, aber ich sah vor mir ein Tuch mit rot-orangen Wellen, es schien, als hätten meine Augen Blut, und wenn ich die Augen schloss, wurde die Farbe intensiver. Ein sehr unangenehmes Gefühl, an das ich mich noch heute erinnere, wenn ich die Augen zum Schlafen schließe.
Es war der 29. oder 31., und ich erinnerte mich, dass die Bewerbungsfrist für die Direktorenstelle meiner Schule ablief. Ich ließ mir das iPad bringen und meldete mich online über das Portal an, über das Schulwettbewerbe des DECS registriert werden.
Es war eine enorme Anstrengung, meine Finger zitterten und ich hatte Schwierigkeiten sowohl mit dem Sehen als auch mit den Feinbewegungen.
Der Leidensweg des Atmens begann von Neuem. Ich läutete die Klingel, und nach etwa zehn Mal schalteten die Pflegekräfte, die meines ständigen Klingelns überdrüssig waren, den Alarm aus, ohne mehr zu kommen. Ich bemerkte es, weil das Signallicht ausging, und dann drückte ich in Panik und mit Luftnot erneut die Klingel, bis jemand kam. Ich erinnere mich gut an dieses Gefühl des Verlassenseins und erinnere mich, dass sie in einer Art Kabine vor mir auf der rechten Seite waren.
Aber die Antwort war dieselbe: Wir wechseln die Vorrichtung, Maske, Hochfluss, mit Reservoir … bis ich es schließlich nicht mehr schaffte.
Meine Eltern waren noch dort in meiner Nähe.
Mein Vater war stabil, während meine Mutter sich langsam verbesserte.
2. Intubation: Wie beim ersten Mal sagte man mir, dass dies für einige Tage geschehen würde, um meine Lunge und meinen Körper „ruhen“ zu lassen.
Ich stimmte ohne mit der Wimper zu zucken zu, so erschöpft war ich, ohne Kraft.
Obwohl ich mechanisch durch Maschinen beatmet wurde, funktionierten meine Lungen nicht mehr, und wie ich später erfuhr, blieb keine andere Alternative als die ECMO.
Die ECMO ist eine Maschine für die extrakorporale Zirkulation, aber es handelt sich um eine sehr invasive Therapie und folglich auch sehr riskant, aber darüber werde ich Ihnen später berichten.
Erst viel später erfuhr ich, dass ich mit dem Krankenwagen zum Cardiocentro Ticino verlegt worden war, um mich dieser letzten Chance zu unterziehen.
Das Cardiocentro Ticino war zu dieser Zeit das einzige Krankenhaus, das über dieses Gerät verfügte und in der Lage war, diese nicht risikofreie Therapie durchzuführen.
Ich wurde mit dem Krankenwagen dringend verlegt, aber ich erinnere mich an nichts, ich war sediert und intubiert.
- Die Glasgow Coma Scale oder Glasgow Coma Score ist eine neurologische Bewertungsskala, die von medizinischem und pflegerischem Personal verwendet wird, um die klinische Entwicklung des Bewusstseinszustands eines Patienten zu verfolgen. Der Index kann von 3 bis 15 reichen. (Schwer, mit GCS ≤ 8 / Mittelschwer, GCS 9-13 / Leicht, GCS ≥ 14) ↩︎
- Die Magensonde ist ein medizinisches Gerät, das zur künstlichen Ernährung von Patienten verwendet wird, die nicht in der Lage sind, sich durch normale Nahrungsaufnahme zu ernähren. ↩︎
- Blasenkatheter ↩︎